第十二章 唇腭裂的耳鼻喉科治疗
Otolaryngological Disorders in Cleft Lip and Palate
唇腭裂患者耳鼻咽喉的解剖特点(Otolaryngical anatomy characteristics in cleft lip and palate )
耳鼻咽喉生理功能特点(Physiological functions in otolaryngological region)
腭裂患者传导性听力减退及其治疗(Conductive hearing loss and treatments in cleft palate)
唇腭裂患者鼻腔通气道畸形及其治疗(Nasal airway deformities and treatments in cleft lip and palate)
唇腭裂患者的腺样体和扁桃体问题(Problems associated with tonsil and adenoids in cleft lip and palate)
唇腭裂畸形除在唇部和腭部表现有缺裂外,还有可能并发听力减退、鼻腔通气道畸形及腺样体和扁桃体疾患。因此,在唇腭裂序列治疗中,耳鼻喉科医师的参与是重要的。
第一节 唇腭裂患者耳鼻喉的解剖特点
Otolaryngical Anatomy Characteristics in Cleft Lip and Palate
一、 鼻与鼻腔的解剖特点
外鼻突起于颜面正中,形似三边形锥体。其后壁开放与鼻腔相通。外鼻由骨部支架和软骨支架组成。软骨支架包括侧鼻软骨、大翼软骨、鼻中隔软骨、小翼软骨及籽状软骨组成。其间借致密的韧带样纤维组织附着于梨状孔的边缘。鼻腔为一狭长腔隙,由鼻中隔乏分为左右两腔,前经鼻孔与面部相通,后经鼻后孔与咽部相通,鼻腔包括固有鼻腔与鼻前庭,鼻腔粘膜含有嗅区粘模与呼吸区粘膜。
唇腭裂患者多伴有外鼻畸形、支架骨异位、软骨支架骨发育不足或缺如。鼻腔因唇裂、牙槽突裂、腭裂,致鼻尖、鼻翼、鼻小柱、鼻底、鼻前庭、鼻腔均出现畸形,致鼻前庭、固有鼻腔均与口腔、鼻咽腔相通。
二、 腭咽腔解剖特点
咽部上起颅底,下端相当于第6颈椎下缘或环状软骨的高度与食管相接。上口较大,下口较小。咽的前壁自上而下分别通入鼻腔、口腔和喉腔。
1.鼻咽部 前以鼻后孔为界与鼻腔相通,鼻咽腔的机能主要是呼吸,共对语音有鸣作用。鼻咽腔呈不规则的立方体,成人其横径与垂直径各约3~4cm,约前后径2~3cm,有前、后、顶、底和两侧6壁。
(1)顶、后壁:粘模上2/3 与鼻腔粘膜连续,下1/3 与口咽后壁相连,是形成咽后壁粘膜肌肉瓣之处。粘膜下丰富的淋巴组织称咽扁桃,其异常增大即为增殖体或腺样体。过度肥大可影响呼吸,熟睡时打鼾。但对腭咽闭合和发音有一定辅助作用。
(2)侧壁:此区主要为咽鼓管的咽口和其周围结构。咽口为三角形、漏斗状开口,位鼻甲后方约1cm处。咽口前后结构均有唇状隆起围成前唇及后唇。两唇向上后互为融合,形成咽鼓管隆起或园枕。前唇粘膜皱壁向下延至软腭咽鼓管咽壁内有咽鼓管咽肌。咽鼓管周围有腭帆提肌。三肌收缩运动与咽鼓管开闭有关。
(3)前壁:由鼻中隔后缘和两个鼻后构成,与鼻腔相通。腭裂患者鼻中隔后缘较正常人低矮,腭成形术特别注意此处解剖的恢复。
(4)下底壁:系软腭的鼻侧及其后缘与咽后壁之间的鼻咽峡所成。鼻咽腔底部较顶部狭窄,故称咽峡部。通常以腭帆的水作为鼻咽部与口咽部的分界标志。鼻咽腔底部即咽峡部在静止位时呈开放状,在吞咽、发音及讲话时多呈闭合状态。此闭合作用系由软腭及咽璧共同构成故称腭咽闭合。腭裂患者由于软腭部是裂开的,不能形成腭咽闭合,将口鼻腔分隔。因此食物水可由口入鼻腔,气流也可由口咽腔经鼻咽腔漏入鼻腔,发音不清呈腭裂特有音质。
2.口咽部 也称中咽部,上与鼻腔相通,前与口腔相通。前壁上方为悬雍垂,侧壁为两对腭弓。前方伸向舌根为舌腭弓,也称前柱或前腭弓;后方伸至咽侧壁称咽腭弓,也称后柱或后腭弓。后壁于第2~3颈椎前,由咽上缩肌及粘膜形成的横嵴称咽横嵴或称派氏嵴。此嵴在腭裂患者的咽成形术中对改善发音有助腭咽闭合有重要标志作用。
3.喉咽部 位笫4~6颈椎前,较口咽部窄。有吞咽、呼吸及语音功能。
4.咽部的肌肉与神经
(1)咽缩肌组 分咽上、中、下缩肌,呈复瓦状排列。咽上缩肌参与吞咽、语言发音功能。咽中下缩肌参与吞咽,不参与腭咽闭合,咽肌组由舌咽神经和迷走神经咽支支配。
(2)提咽肌 组有茎突咽肌,腭咽肌及咽鼓管肌主要参与吞咽、说话之腭咽闭合功能。受迷走神经咽丛支配。
(3)软腭延续的腭帆提肌、腭帆张肌悬雍垂肌 参与吞咽、语言的腭咽闭合功能,受舌咽神经及迷走神经咽支支配。
三、中耳解剖特点
中耳包括鼓室、咽鼓管、鼓窦及乳突腔。因咽鼓管与鼓室之前壁相通,中耳炎与咽鼓管关系密切,故重点介绍咽鼓管解剖。
咽鼓管又名欧氏管,全长35~37mm。向后外上开口于鼓室前壁,向前内下开口鼻咽腔之外侧壁。1/3段属骨质,居颅骨内,称咽鼓管骨部;2/3段属软骨质,称咽鼓管软骨部。后唇之腭帆提肌收缩使腭帆张肌和咽鼓管咽肌松弛而使咽口关闭。腭裂患者之腭帆提肌和悬雍垂肌功能缺如,故腭帆张肌相对紧张成收缩状,即使咽口长期处于开口状态,故腭裂患者常合并中耳炎。又因小儿咽鼓管入中耳鼓室和水平相交仅10度,在成人则为40度,故小儿咽鼓管咽口成水平状,而成人则较弯曲,亦是小儿腭裂患者中耳炎发病率较高的又一解剖因素。
第二节 耳鼻咽喉生理功能特点
Physiological Functions in Otolaryngological Region
一、鼻腔功能特点
(一)呼吸功能
1. 温度调节作用 当外界冷空气经过鼻腔到达喉腔后即被调节至与正常体温近似。即使外界气温波动于25~50℃之间,但达到喉腔的空气,其温度与体温相比不超过1℃。因此可保护下呼吸道不遭损害。这种作用多赖鼻腔的广大粘膜表面和丰富的血液供应以维持,特别是海绵状组织的血液供应更为丰富。据统计,外界温度为20℃时,在24小时内,要将吸入的500立方吸空气温暖,约需70卡热量,约当全身所产生总热量的2.5%。
2.湿润作用 空气的湿度对于呼吸道的纤毛活动有密切关系。鼻粘膜在24小时内分泌近1升水分,其中的2/3强用于空气加湿,其余的1/3弱则咽下。干燥的空气经过鼻腔时可以大部被湿润,这种湿润作用主要靠鼻粘膜的粘液腺及浆液腺的分泌、组织间淋巴的渗透性作用及杯状细胞所分泌的粘液来完成。泪液对鼻粘膜也有湿润作外。此外也有一部分系由呼出的气体而来。如上述作用减弱或用口呼吸时,欲使吸入之空气达到体温及饱和湿度,则增加呼吸道粘膜之负担,久之将使咽喉形成干燥性卡他性改变。
3.清洁及消毒作用 鼻毛对于尘土有过滤作用。轻微小的尘粒及细菌被粘膜表面的粘液毯(mucuS blanket)粘住。由于纤毛的运动,将此带污物的粘液毯运至鼻后孔,下注咽腔,再吐出或咽下。与空气一同进入鼻腔的细菌,一部分和尘土一样被机械地清除,一部分则被含有溶菌酶的粘液所杀死。因此,在健康人的鼻腔后份及鼻咽腔细菌并不多见。经研究,关于正常人鼻腔内有无细菌虽尚无定论,但对于唇腭裂患者之鼻腔粘膜上之分泌物内是含有多种细菌的。且已知对纤毛运动具有影响的氢离子指数(ph)有偏硷性趋向,几可高达8.3。长期遇冷则趋于硷性,而细菌则喜生活于硷性环境中,而溶菌酶的作用则在酸性环境中才能发挥较好。
4.保护性的鼻反射作用 该反射作用可使进入鼻腔的异物或其他有害物质得以排除。喷嚏是三叉神经或嗅神经的反应,空气中的尘埃及刺激性气体常刺激鼻粘膜而引起喷嚏。神经冲动自鼻腔传至面神经,面神经的泪液分泌纤维在翼管神经内通过,然后经蝶腭神经节进入上颌神经,最后到达泪腺神经则分泌泪液,湿润并冲洗鼻腔粘膜上的附着物等。
共鸣作用
鼻腔在发音时能起共鸣作用。若有鼻塞,则声音的性质即起改变,发出闭塞性鼻音。相反,有软腭麻痹、腭裂患者,不能在发口腔音时将鼻腔与口腔隔开,故发出开放性鼻音。
嗅觉功能
含嗅分子的气体随空气进入鼻腔接触嗅区粘膜后,溶解于嗅腺分泌液中而产生化学刺激,使一部分嗅毛发生电化作用而竖起,形成冲动。冲动经嗅神经至嗅球及嗅三角区再至大脑中枢而发生嗅觉。
二、腭咽功能特点
(一)防御保护功能
咽的粘液可消灭部分入侵的细菌。来自鼻腔、喉、咽鼓管分泌排出的细菌、污物则借反射作用咳出或吐出或咽下借胃酸将其消灭。咽肌运动对异物等刺激使机体产生呕吐反射,也视为保护作用。当吞咽或呕吐时,软腭上提,封闭鼻咽,使食物不致向上倒流。若有异物进入,异物下方的咽肌收缩,阻止异物下行。异物上方的咽肌松弛,张大咽腔,便于异物吐出。
(二)吞咽功能
是一种许多肌肉参加的协调运动的不随意动作。有Ⅴ、Ⅶ、Ⅸ、Ⅹ、Ⅺ、Ⅻ对脑神经参与协调运动。当舌根与咽峡的粘膜受接触时,即引起一系列的反射动作。舌根上提与前腭弓收缩使食物进入咽腔;软腭上举关闭鼻咽;咽缩肌使食物逐步下行;提咽肌使喉门移近会厌;甲会厌肌、杓会厌肌和舌根后退使会厌复盖喉门;同时声门关闭,关闭肌组使声带及假声带内收,紧闭声门,使食物越过会厌进入食管;一旦越过食管开口,食物即被蠕动和胸腔负压的吸送下行。流质食物自咽下达贲门呈喷射状,固体食物则随蠕动缓慢下行。
(三)吸吮功能
在吸吮开始前,咽的动作仃止。由于下颌运动,口腔形成负压,以便将液体吸入口中,再行下咽。
(四)呼吸功能
咽不仅是吸入空气必经之道,且具广泛的粘膜及丰富的腺体,对于吸入空气的加温、湿润和清洁甚有帮助,使吸入空气的性质适合于机体的需要。
(五)共鸣作用
当发音和言语时,咽腔可变成各种不同的形状,产生共鸣作用,使语言清晰悦耳。其中软腭的活瓣作用尤为重要。
(六)调节中耳内气压
由于咽部间歇不断地进行无意识的吞咽唾液或呼吸道分泌物的动作,咽鼓管可经常获得开放机会,中耳内气压与外界大气压相互得以平衡,这对于听觉锐敏甚有帮助。
(七)免疫作用
腭咽部淋巴样组织环中较大的腭淋巴(腭扁桃体)还具有产生免疫力与抗体及产生淋巴球等功能。
然而对于腭裂患者来说,以上的各种功能特点或生理作用就有很大的差异。主要是由于唇部裂开和腭部裂开,使鼻腔、口腔与腭咽连通。不能构成相关的密闭腔,故而不能具有良好的吞咽功能,呼吸功能和共鸣作用。由于口、鼻、咽的长期开放,对各区的粘膜的慢性刺激性炎症,使得其防御保护功能和调节中耳内气压能力大为降低。
三、中耳生理功能特点
1.中耳在正常情况下充满新鲜空气,其调节机构是咽鼓管。当中耳内的压力与外界的大气压力相等时,鼓膜才发生相应高度振动作用,才有良好的听力。此外,咽鼓管对中耳亦有引流作用管内的纤毛运动可将分泌物自中耳向鼻咽部排出,故可促进炎症消退。
2.鼓膜的振动与外来的音波同始终,据研究,鼓膜本身并不具有扩大音强的作用。鼓膜和听骨链紧密相连似一整体,可将振幅大、强度小的空气波转换为振幅小、强度大的内耳淋巴液波。鼓膜接受800~1600赫兹,听骨链对500~2000赫兹,外听道对3000~4000赫兹的声波起最大的共鸣作用。因此中外耳的传音装置正好对言语频率具有最大的感受度。
3.根据Wul1stein氏实验,在鼓膜不全或完全穿孔病例中,声波同时抵达卵园窗与园窗的抵消作用能损失20分贝尔。所以,若中耳受到严重损伤,或腭裂患者术前后巳患有中耳炎且伴有鼓膜穿孔,听骨脱位,如再加上变压作用的27分贝尔,其听力可损失47分贝尔。
4.在检测具有听力下降或有重听病例时,尚需注意鼓膜张肌和镫骨肌的作用。
第二节 腭裂患者传导性听力减退及其治疗
Conductive Hearing Loss and Treatment in Cleft Palate
早在1893年,Gutzmann就提出,在先天性腭裂患者中半数左右伴有听力减退。国外从50年代起便开始了腭裂畸形与听力减退关系的研究,在发病率、发病机制和治疗等方面有了长足的进展。国内学者涉及这一研究领域是从80年代才开始。
一、发病率和性质
多数学者的调查结果表明,腭裂患者听力减退的发病率为40%~60%。但研究对象的年龄不同和检测手段不同,其结果也有很大差异(表12-1)。Moller用耳镜、鼓室压图和电测听法评价了261例不同年龄的腭裂患者,发现85%存在渗出性中耳炎和听力减退,他认为中耳疾患高发于3岁以下年龄,6岁以后稳定地向正常转化,并提出年龄是治疗病人过程中应考虑的重要因素。朱宁文等综合耳科常规检查和声阻抗检查,报导听力减退的发病率为57.1%。施星辉等通过耳科常规检查、纯音听阈检查和声阻抗检查,发现在6岁以上腭裂患者中,54.17%伴有渗出性中耳炎,62.5%存在传导性听力减退;又通过耳科常规检查和脑干电反应测听检查,发现腭裂婴幼儿患者听力减退的发病率高达89.29%。
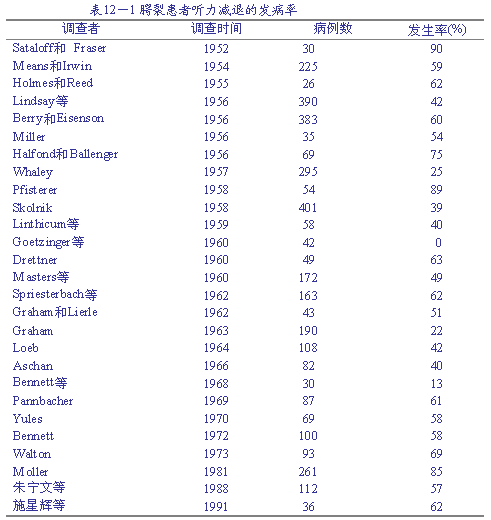
关于听力减退的性质,学者们的意见基本一致,即普遍认为腭裂者属传导性的听力减退。Skolnik在401例患者中发现39.4%存在听力减退,其中只有5例属感觉神经性,而其余的均为传导性。
二、发病机制
腭裂患儿渗出性中耳炎和听力减退的发病率高,主要是由于咽鼓管功能障碍造成的。咽鼓管是正常情况下中耳腔与外界大气的唯一通道,其最基本的生理功能是维持鼓膜两侧的气压平衡。咽鼓管一旦阻塞,中耳便成了一个密闭腔,鼓室内的气体被吸收过量而得不到补充,则形成中耳负压。相对的流体静压增高,组织受刺激后,引起水肿,毛细管扩张,粘液腺分泌液及血清向外漏出,淋巴液外流,便形成了中耳积液。
腭裂患儿通过吞咽、语言等主动地使咽鼓管开放的能力很差,不具有平衡中耳腔正负压力的能力,又由于咽鼓管咽口的开放主要由腭帆张肌的收缩引起,但腭裂患儿的腭帆张肌不能有效地发挥其功能,这就是腭裂患儿咽鼓管阻塞的原因。另外,免疫反应也是造成渗出性中耳炎的重要因素。
三、唇腭裂患者的听力检测与评估
早自新生儿期即可开始进行听力检测,这时主要是通过观察婴儿对高强度、高频音响玩具的反应来判断患儿的听力,借助视动变化与声响矩离变化关系判断听力程度并作记录评估。反应正常者可排除听力障碍。反之则应记录听力障碍。良好的听力对儿童的语音发育十分重要。若中耳病变及听力下降发生在语音发育过程的早期,则可影响患儿的语音功能,在有听力障碍时由于患儿不能感受到正常语音,就失去了模仿正常发音的机会,语音发育会变迟缓,产生不良语音的机会增加。且使语音治疗变得更为困难,不易达到理想的治疗效果,因此早期识别并沾治疗腭裂患儿的听力障碍是十分重要的。
目前临床语音训练在评估语音训练效果前,常应用电生理技术检查婴幼儿听力系统的功能。如听力脑干反应试验(ABR试验:anditory brainstem response)可检测传导性听力障碍的程度,区分听力障碍的类型等。ABR波形在任何一个个体都是高度稳定和可重复的。且几乎不受注意力、睡眠、药物及其它许多代谢因素的影响。ABR波在一个突发的声音刺激后持续约5~7毫秒。有证据表明ABR的波1至波5代表第八对脑神经、蜗核、上橄榄体、外侧丘系及下丘的活动。典型情况下波5最为突出,在传导性耳聋的情况下到达耳蜗的刺激能量下降,波5的潜伏期的刺激强度关系测量值发生平行移位,其移位的程度与听力下降的程度直接相关。
(一)听力检测法
患者年龄稍大且能进行一定的配合时,需要进行如下检测听力的基本方法:
1.语言检查法(speech test) 语音检查法分为两种,即口语试验(Spoken voice test)和耳语试验(Whispered voice test)通过此法可了解听分析器的整个情况,即第二信号系统参加感音过程的情况。但此法仅可估计聋的程度,难于鉴别聋的类型。距离与词汇的选择以及发音的强弱皆可彩彩影响其结果。
2.语音听力计(Speech audimetry)检查
3.纯音听力测量(Puretone hearingtest)
4.声阻抗检查(Impedance audiometry)
5.怀表检查法(Watch test)
6.音叉检查法(Tuning fork test) 此法为确定耳聋类型的主要方法之一。又分为①任内氏试验法是比较耳部对声音空气传导及骨传导的听力检查。当骨导>气导,表示外听道或中耳疾患或有传导性耳聋。当气导等于骨导,表示轻度传导性耳聋。②韦伯尔氏试验是用以比较两耳的骨导听力,听力正常则感音正中央。传导性耳聋者则感声音偏向患侧或重病侧。③什瓦伯氏试验法是用以比较患者与正常人骨传导时间的长短。
7.婴儿听力检查法(Hearing test of infant) 婴儿不会说话可从其对声音的各种反射动作来进行检查。一般言之1~3个月的婴儿对突然音响常有眨眼、瞳孔扩大、头部及身体惊动等反射动作。3~6个月对语言巳逐渐熟悉,闻声后常向声响方向转动头部。凡一周岁者则对声音或简单语言有反应了。如无反应,则为重听或耳聋或智力发育不良。
8.电听力曲线检查法(Audiometry) xd电测听器是一种近代化的测听力的设备。一般常用的是纯音测听器。
四、腭裂听力障碍的治疗
长期的研究结果表明,腭裂修补术可以改善咽鼓管功能,降低渗出性中耳炎的发病率,并且施术年龄越早,中耳功能的恢复就越好。Master等的随访结果显示,出生后17个月以前行手术修复的病人中有31%存在听力减退,而24个月以后进行手术的病人中有54%存在听力减退。另外,他们还发现,单纯修补裂隙的病人中有47%存在听力减退。Watson等将只关闭软腭部裂隙的病人与同时关闭软硬腭裂隙的病人作了比较,发现两者对中耳并发症的影响无显著性差异。另外,新生儿期的矫形治疗也有利于保护咽鼓管并对中耳功能的丧失有预防作用。
对中耳疾病及听力下降的程度作出明确诊断后应及时采取有效的治疗措施。渗出期和粘质期中耳病变的主要治疗原则是去除鼓室内分泌物并重建咽鼓管的引流功能,有炎症时应配合抗生素治疗,粘连期中病变治疗较为困难,应尽量分离解除组织粘连,充分引流,重点在恢复咽鼓管功能。
由于听力下降可影响语音发育及语音治疗效果。故应及时采取助听措施。一般来说,腭裂患儿宜选用耳后式骨导助听器。但在临床上应根据个体情况反复试验。最后根据试验结果选择适当的助听器型号。
针对咽鼓管通畅情况,对其功能及阻塞状态可行以下方法予以检测,同时也达到治疗的目的:①吹张法(Tympanic inflation)系将空气吹送入中耳。包括VaLsaLva氏鼓呼压气法PaLit2er氏皮球压冲气法及导管吹张法。②气压仑(Pressure chamber)检测与治疗法,借助鼻鼓气时,鼓膜膨出,有声响变化,有鼓膜及咽口、咽鼓管径的变化,同时借助鼻咽镜观测记录之。
第四节 唇腭裂患者鼻腔通气道畸形及其治疗
Nasal Airway Deformities and Treatments in Cleft Lip and Palate
鼻腔的主要功能包括嗅觉以及过滤、加热并湿化呼吸气流。正常情况下鼻腔对呼吸气流的阻力起着一定的动态调节作用。但在唇腭裂状态下及唇腭裂修复术后,均可因鼻内外的畸形而使鼻腔气道的阻力发生改变,鼻呼吸功能可能受到严重影响。临床研究表明,约80%的唇腭裂病人因鼻腔气流阻力增加而表现为不同程度的口呼吸等异常呼吸模式。呼吸气流动力学的研究结果证实,唇腭裂病人的鼻腔通气道较正常人缩窄25%,气流阻力较正常人增高20~30%。正常人中80~100%为鼻呼吸者,而唇腭裂病人中只有19%为鼻呼吸者。目前认为,除腺样体增生及咽后壁瓣等因素外,唇腭裂病人的外鼻畸形、鼻甲增生及鼻中隔畸形也是造成呼吸方式异常的重要因素。
一、外鼻畸形
唇腭裂病人最常见的外鼻畸形是因鼻外下软骨向后下移位或因鼻前庭外侧的软组织及皮肤过多而引起的鼻翼塌陷。另外方法及操作技巧有关的患侧鼻孔过小及鼻翼上部皱褶等也可影响鼻腔气道的通畅性。因此,在临床整复鼻畸形时除注意鼻的外观外,还应注意恢复和保持鼻腔气道的通畅。
二、鼻中隔畸形
鼻中隔由前颌骨嵴、鼻中隔软骨、犁骨及筛骨垂直板共同组成。鼻中隔的畸形可分为四个类型,其中I~III型多与单侧唇腭裂有关,IV型多与双侧唇腭裂有关。
1.I型鼻中隔畸形的特征:①前鼻嵴向健侧偏斜。②鼻中隔软骨的腹侧向健侧偏斜。③鼻中隔软骨的下部突向健侧鼻腔。④鼻中隔软骨的上部呈弓状突向患侧鼻腔。
2.II型鼻中隔畸形的特征:①前鼻嵴向健侧偏斜。②鼻中隔软骨的腹侧向健侧偏斜。③鼻中隔软骨的上部呈弓状突向患侧鼻腔。
3.III型鼻中隔畸形的特征:①前鼻嵴向健侧偏斜。②鼻中隔软骨的下缘向患侧偏斜(与I、II型相反)。
4.IV型鼻中隔畸形的特征:①整个鼻中隔软骨、筛骨垂直板和犁骨呈弓状突向一侧鼻腔。②鼻中隔软骨的下部无偏斜。
三、鼻甲畸形
鼻腔两侧各有上、中、下三个鼻甲,其主要作用是调节鼻腔气流阻力,其中下鼻甲的作用最为重要。临床上鼻甲增生常发生在鼻中隔与鼻腔外壁间距离较大的一侧。即在I、II型鼻中隔畸形的唇腭裂患者鼻甲增生发生在患侧,III型鼻中隔畸形的唇腭裂患者鼻甲增生发生在健侧,IV型鼻中隔畸形的唇腭裂患者鼻甲增生发生在鼻中隔凹陷的一侧。
鼻腔通气道畸形的诊断,临床上一般是根据病人的主观感觉和鼻腔内窥镜。还可通过断层X线检查,鼻腔气流压力计检查等帮助诊断。鼻腔通气道畸形的诊断一经成立,原则上应该采取外科手术治疗。
附1.鼻中隔成形术
鼻中隔成形术可与矫正外鼻畸形的鼻成形术同时进行。手术同时也可进行一些辅助治疗,如鼻甲部分切除或冷冻术。手术时可根据病人的年龄选择局麻或全麻。在距鼻中隔软骨腹侧缘的1mm处做粘软骨膜切口,分离、形成隧道,在前颌骨嵴与软骨交界处分离切断交叉纤维,分离鼻中隔后部、犁骨及筛骨垂直板的粘软骨膜和粘骨膜,将鼻中隔软骨的下缘与前鼻棘和前颌骨嵴与犁骨分离、切除造成阻塞的鼻中隔软骨下缘和偏斜前颌骨嵴翼部。犁骨及筛骨垂直板偏斜明显时也应在直视下部分切除。注意不要切透对侧的粘软骨膜。在鼻中隔上应自前向后作贯穿性缝合以使其能稳固就位。
附2. 鼻甲成形术
鼻甲成形术可与鼻中隔成形术同期进行手术时可先将下鼻甲推向内侧达到良好暴露,然后沿鼻甲下缘和前缘切开粘骨膜达骨面。用分离箭自骨性鼻甲的表面由内向外侧剥离粘骨膜。去除造成阻塞的骨性鼻甲,修整表面的粘膜并缝合。术后鼻腔填塞油纱条,24小时后去除。
第五节 唇腭裂患者的腺样体和扁桃体问题
Problems Associated with Tonsil and adenoids in Cleft Lip and Palate
腺样体和扁桃体分别位于鼻咽腔及口咽腔的两个淋巴样组织。对其生理功能与作用特点尚有不同观点。但一般认为这些淋巴组织是机体最前沿的肪御结构。在有细菌及其它病原体从鼻腔或口腔侵入时,这些组织会产生明显的炎症反应,出现局部淋巴细胞的大增生并使其体积明显增大,急性期还可能出现化脓性改变。急性炎症消退后仍可遗留有局部组织增生。长期反复的炎症刺激可使腺样体及扁桃体明显增大,从而对患者的呼吸及语音功能产生不良影响。
腺样体及扁桃体的发育特征与身体其它淋巴组织相似。其在出生后随年龄的增长而逐渐增大,约在10~12岁时达到高峰,15岁后则开始逐渐萎缩。临床研究结果表明唇腭裂病人的腺样体及扁桃体增生较正常儿童更为显著,且其出现的时期正是唇腭裂患儿进行手术、正畸及语音治疗的阶段,故其可能对患儿的治疗过程及方法选择产生一定影响。尤其是腺样体的存在与否及其大小、形态、位置等可与患儿的语音功能、呼吸功能和面部发育等产生密切的关系。
一、腺样体的病理增生的影响与治疗
腺样体位于咽后壁的上部,恰在发音时腭咽闭合发生的部位。腺样体广泛的增生可使软腭与咽后壁之间的距离缩小,故其在一般情况下有助于腭咽闭合。对腭裂术后患者来说其意义更为重大。在有腺样体增生时,软腭运动与咽后壁接触的距离缩短,故即使在软腭动度不良的情况下也相对容易形成腭咽闭合。但确切地说这种情况下实际上是由腭腺样体闭合来完成口鼻腔的分隔的,故表面凹凸不平或有深陷的裂隙,则软腭很难与之形成严密的闭合,患儿的语音会受到一定影响。已知腺样体会随着患儿的发育成熟而逐渐萎缩,若患者的软腭运动潜力不良,不能代偿因腺样体萎陷而逐渐增大的腭咽距离,则会发生继发腭咽闭合不全并导致过高鼻音等症状的复发。语音不良证状较明显时应考虑采取进一步的手段如咽成形术来重建患者的腭咽闭合功能。
腺样体增生明显时可影响呼吸功能和中耳健康状况。故临床上常需进行腺样体切除术。手术的目的或是消除腺样体对鼻咽通气道的阻塞改善鼻呼吸功能,或是消除腺样体对咽鼓管的阻塞改善中耳功能。腺样体切除的直接后果是使腭咽间隙突然增大。由于腭裂患者的软腭运动潜力较差,一般不能在较短时间内适应增大的腭咽间隙,故腭咽闭合不全是腭裂病人腺样体切除后一个常见的并发症。目前一般认为应尽量避免对腭裂术后患者行腺样体切除术。若患者呼吸障碍明显或因腺样体反复感染影响全身健康状况而必须手术时则应考虑行腺样体部分切除术。手术时除应注意在咽后壁保留一定的腺样体组织外,还应避免在咽后壁上形成局部的凹陷和隆起。术后咽后壁凹凸不平也是造成腭咽闭合不全的重要原因。
因腺样体增生而引起呼吸障碍正受到临床医师越来越多的重视。腺样体增生的直接后果是使鼻腔通气道的气流阻力增加,使鼻呼吸功能受到影响而迫使患者采取不正常的口呼吸模式。长期的口呼吸可使颌周肌张力平衡受到破坏,并因而使面部发育受到影响。这种病人的面形具有“长面综合征”的典型特征。即面下部过长,下颌后缩等。鼻腔通气道阻力增加的另一个后果是导致睡眠状态下的阻塞性呼吸暂仃,即患者在睡眠时因呼吸道的阻塞而发生呼吸气流的暂仃。轻度的呼吸暂仃可导致日间嗜睡、注意力分散及疲劳等,较严重时可产生紫绀、心律失常等并影响患儿的生长发育潜力。这种情况下应考虑行腺样体切除术以解除通气道的阻塞。但如前所述,腭裂患者腺样体切除术后发生继发腭咽闭合不全的机会较大,术前应进行认真的腭咽功能检查,充分估计到术后可能会发生的变化并准备好相应的处理方案。
二、扁桃体增生的影响与治疗
扁桃体增生也可影响患者的呼吸模式,严重时也可引起呼吸道阻塞。但与腺样体不同的是其对腭咽功能可产生不良影响。通过X线电视或纤维鼻咽镜常可观察到增生的扁桃体向内向上突起,并明显阻碍软腭下部及咽侧壁的发音运动。即使在软腭功能正常的儿童也可能因扁桃体的异常增生而发生腭咽闭合不全。故在临床上证实扁桃体增生是引起呼吸障碍或语音不良的原因时应考虑行扃桃体切除术。
主要参考文献
1. 施星辉,尹立乔.腭裂患者中耳功能的研究.南京医学院研究生毕业论文,1990:2~3, 52~57
2. 朱宁文,孙涌泉,龙彦,等.腭裂畸形及其修复手术对患儿中耳功能影响的研究.贵阳:中华医学会第三次全国口腔科学术会议论文汇编,1988:106
3. Bluestone, CD. Eustachian tube obstruction infant with cleft palate. Ann Otol Rhinol Laryngol, 1971:80(suppl):2
4. Doyle, WJ.The anatomy of the auditory tube and paratubal musculature in a one month old cleft palate infant. Cleft Palate J. 1983; 20:218
5. Graham MD, McCabe BF.Cleft palate:middle ear disease and hearing loss.Illinis: C.C.Thomas Publisher, 1978:27~96
6. Kriens, O. Anatomishe untersuchungen am Gespaltenen weih en Gaumen. Chir Plast Reconstr,1967;21:177
7. Masters, FW.[WT] The prevention and treatment of hearing loss in the cleft palate child. Plast Reconstr Surg, 1960; 25:503
8. Mustarde JC, Jackson IT. Plastic surgery in infancy and childhood. 3ed. Edinburgh: Churchill Livingstone, 1988:1~40
9. Skolnik, EM. Otologic evaluation in cleft palate patients. Laryngoscope, 1958;68:1908
10. Walton, WK. Audiometrically “normal” conductive hearing losses among the cleft palate. Cleft Palate J, 1973;10:99
11. Watwon DJ, Rogrich RJ, Poole MD, et al. The effect on the ear of late closure of the cleft hard palate.Br J Plast Surg, 1986;9:190
12. Yules, RB. Hearing in cleft palate patients. Arch Otolaryngol, 1970; 91:319