第五章 腭裂修复术的临床与技能
Clinical Techniques of Cleft Palate Repair
应用解剖(Clinical Anatomy)
腭裂修复术的基本操作与步骤(Operative essentials and approach of cleft palate repair)
腭裂修复术(Cleft palate repair)
咽成形术(Pharyngeal plasty)
腭部瘘孔的修复(Repair of palatal fistula)
腭咽闭合不全的治疗(Management of velopharyngeal incompletence)
腭裂的治疗原则应该是应用序列治疗(team approach)来恢复腭部的解剖形态和生理功能,重建良好的腭咽闭合和获得正常语音;对面中份的塌陷畸形、牙列不齐和咬牙合 紊乱者也应予以纠正,以改善其面容和恢复正常的咀嚼功能;对有中耳疾患者应进行耳鼻喉科治疗,以防听力障碍;有心理障碍者不应忽视对他们进行精神心理治疗。因此,腭裂治疗方法除外科手术之外,还应有正畸治疗、牙科修复治疗、语音治疗及心理治疗等。
腭裂修复术的目的是:①利用临近组织封闭裂隙,重建腭部的解剖形态;②建立一个有足够长度和动度的软腭,恢复腭部的生理解剖功能,为正常吞咽、语音创造条件。为恢复良好的语音功能,目前腭裂修复术的手术年龄已提前到出生后18个月。因此,也对手术者的临床技能提出了更高的要求。
腭裂修复术是一种定型手术。尽管对不同的临床病例手术中有一定的灵活性,但其基本操作步骤是规范的。作为手术者,不仅要熟练掌握其基本操作步骤,对这些步骤中的手术技巧也应加强训练。
第一节 应用解剖
Clinical Anatomy
腭部前至切牙孔或切牙乳头,向后经硬腭、软腭达悬雍垂(图5-1)。切牙孔前方的结构包括牙槽嵴、上唇和鼻尖,统称为腭前结构(prepalatal structures)或原发性腭(primary palate),切牙孔是分界点。切牙孔以后的结构称为腭或继发性腭结构(secondary palatal structures)。
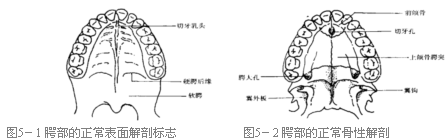
上颌骨是成对的,在正常情况下,腭部中线互相融合,前与切牙孔融合;向后延伸达两腭骨(图5-2);上面形成前部容纳鼻中隔软骨,后部容纳犁骨的骨性沟。前颌骨位于切牙管前正中。前颌骨包括鼻嵴和4个切牙。腭骨位于硬腭的后缘,每侧均含有腭大孔和腭小孔,其内含有供应腭部的血管和来自三叉神经第二支的感觉神经。血管和感觉神经也经门齿孔穿出。蝶骨的翼内板与腭骨相连,从蝶骨翼突伸出翼钩(pterygoid hamulus)。翼钩被作为腭帆张肌的一个滑轮。
腭部的肌肉是成对的,而且被分成为主要发音的肌肉和主要吞咽的肌肉。然而,这些功能有时有重叠。腭帆提肌是说话获得腭咽闭合中最重要和最为活跃的肌肉,但他的功能通常需有咽上缩肌和腭咽肌的参与。在吞咽时,腭帆张肌收缩,而腭帆提肌只有少许收缩以使腭咽闭合。在呕吐时,腭帆提肌和咽上缩肌强力的收缩在环椎弓前咽后上形成一个明显的突起或嵴——派氏嵴或垫(腺样体垫)。
腭咽闭合在语音功能中起到很重要的作用。在正常说话时,腭咽闭合主要由腭帆提肌、咽上缩肌及腭咽肌小范围的收缩而获得。事实上,扁桃体肌收缩时使软腭的中央部分增厚,增加提肌收缩部位的厚度以帮助腭咽闭合,该部位被称为提肌隆突(levator eminence)。在打呵欠时,腭肌肉的收缩使腭部运动,咽鼓管咽口开放,使中耳获得相等的气压。
一般认为,扁桃体肌在说话、吞咽或任何其他活动中功能极少。然而,Croft(1978)观察发现,扁桃体缺失或无收缩能力的患者存在腭咽闭合不全,鼻内窥镜下表现为提肌隆突处出现一个切迹或深沟。腭帆提肌起于颞骨表面及外耳道软骨的内侧壁,止于软腭的腭中缝。神经支配来自咽丛(pharyngeal plexus)。当活动时,它们作为一悬带牵拉软腭的中后部向上向后与派氏垫密切接触。腭帆提肌的血液供应及神经支配来自于外侧,所以,在行软腭修复时内侧部分能被游离而对功能无影响。腭咽肌在软腭的后缘向外、向下及后延伸而进入咽腭弓(图5-3)。虽然它们不是很强的肌肉,它们与腭帆提肌协同收缩以帮助后提腭部。腭帆张肌(图5-4)起于翼内板基部、蝶骨嵴角和外耳道软骨外侧壁,它绕翼钩附着于与腭骨外侧面有少许附着的软腭前正中缝。他们拉前腭使舌有一个坚硬面以对抗压食团进入咽部的力量。由于是吞咽肌肉,且由三叉神经支配。舌腭肌由软腭后缘进入咽前柱再进入舌中,当吞咽时使舌的中份提起。 咽上缩肌可有几个不同方向的收缩,向上,咽侧壁向内侧运动有或无咽后壁的运动而使腭咽闭合。另外,后壁肌肉收缩能使咽后壁向前运动。在有些腭咽闭合不全的形式中,可以见到像搁板样突起,尤其可见于未修复的腭裂或已修复的太短的腭裂患儿中。
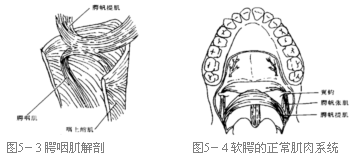
Skolnick(1975)注意到咽侧壁最大移动平面正常个体在位置和运动的量上有着很大的差异。在正常人,移动的位置较高,而一般是在派氏垫平面之下,运动量并不大。在腭闭合不全的患者,咽侧壁的内向运动可增加以补偿软腭的运动不足,因此,咽侧壁的运动量加大,而软腭的运动量比正常人少。
从软腭解剖和功能方面描述,腺样垫是腭咽闭合的一个部分。当在青春期前腺样组织萎缩时,软腭移动的量就会适当地增加。相反,腭扁桃体在腭咽闭合中实际上没有作用,在肥大的情况下,他偶然可以突入到腭咽部而干扰腭咽闭合。已被证实,扁桃体摘除对腭部的功能影响可能很小;在已修复或粘膜下裂的儿童,扁桃体摘除能导致严重的腭咽闭合不全。在正常的个体中,当腺样垫萎缩时,腭的运动增加以补偿和维持腭咽闭合;当经过适当修复而无腭咽合不全的腭裂患儿,腺样垫萎缩时就会有腭咽闭合不全,但可增加腭部的运动以补偿萎缩的扁桃体可使腭部获得满意的腭咽闭合;当腺样垫消失时,其他的代偿性移动就不足以补偿其功能了。
在有腭裂的儿童中,硬软腭的裂隙在范围及宽度上有着极大的变化。有时,缺损只是一个狭小的缝隙,通常呈马蹄形,在妊娠早期整个舌可被放入裂隙中。在这种情况下,软腭和腭架中组织的量通常不足,有些腭裂患者在手术前沿软腭边缘有相当多的瘢痕而且腭垂被拉向前而移位。在检查中,应该注意扁桃体是否接触在腺样垫前的咽部?软腭是否短?是否全然与腺样垫无接触?这些发现对评价功能恢复的程度是有帮助的。
在腭裂患儿中最重要的解剖改变是腭帆提肌的定向力障碍。在正常人,肌肉呈横向聚集于中线,他们附着于软腭的中1/3处。然而,在有腭裂的儿童,肌肉纵向排列以代替横向排列,而且附着于腭骨后缘靠裂隙处和沿骨性裂隙排列。
在粘膜下裂的患者中,除了明显的腭垂分叉外,腭帆提肌的异常方向可表现为一个斜嵴,在两个异常肌肉之间的粘膜通常薄而表现为透明带状。在某些情况下,骨性腭的后部也有一个裂隙。在此能摸到一个小结节,实际上,在骨性腭的后缘可触摸到一个切迹。那么,粘膜下腭裂可包含腭垂裂、腭帆提肌移位、透明带和硬腭后缘的裂隙,此外还有腭的前后径减小和伴有腭咽闭合不全。
第二节 腭裂修复术的基本步骤与技术
Operative essentials and approach of cleft palate repair
腭裂修复术的操作步骤有其共性,无论何种术式,除切口及个别步骤有其特性之外,其他基本步骤大致相同。根据腭裂的不同类型、选择的不同术式以及术者的习惯,各个步骤的先后顺序并无特殊要求。
一、 切口
在做切口前应以含肾上腺素的局麻药或生理盐水作局部浸润注射,以便分离粘骨膜瓣和减少术中出血。用15#刀片在两侧腭粘膜上做切口,切口应距龈缘约2mm,前端起于侧切牙或尖牙腭侧粘膜,后端至于上颌结节后方并微偏外侧。手术刀行于硬腭处,应切透骨膜,慎勿伤及腭降血管神经束。后端勿超越翼下颌韧带外侧,以免颊脂垫露出。
二、剖开裂隙边缘
用11#刀片由前向后直至悬雍垂尖端剖开裂隙边缘。软腭边缘特别是悬雍垂部分剖开时要格外小心,因为这部分组织十分脆弱,极易造成撕裂。
三、剥离粘骨膜瓣
用剥离器插入切口中将硬腭的粘骨膜组织全层完整翻开。剥离粘骨膜瓣时较易出血,操作应该迅速,并可用含肾上腺素的盐水纱布填塞压迫止血。另外,在剥离硬软腭交界处时,尽量使口腔侧的组织丰满,以增强局部的抗感染能力。因为此处是术后易于并发感染和穿孔的部位。
四、游离血管神经束
游离血管神经束主要是为恢复软腭的足够长度和解除缝合后的张力。方法是翻转组织瓣,显露腭大孔,在腭大孔附近顺血管走行方向沿血管神经束两侧切开骨膜,用小弯止血钳或血管神经束分离器从一侧切口插入,小心地沿血管神经束深面进行剥离,而后器械自另一侧切口穿出,如此将血管神经束解剖约10~15mm。
五、拨断翼突钩
拨断翼突钩主要是为了消除腭帆张肌对组织瓣的牵拉。方法是在侧切口的后端,上颌结节的内上方扪及翼钩的位置,用剥离器拨断或用骨凿凿断翼钩。
六、分离鼻腔粘膜
用骨膜剥离器自硬腭的后缘沿骨裂的边缘向前剥离,使鼻腔粘膜与腭骨分离,以便能将两侧松弛的鼻腔粘膜在中央缝合,消灭鼻腔创面。
七、剪断腭腱膜
在硬软腭交界处,将粘骨膜瓣拉向外后侧,显露腭腱膜。以组织剪或刀片沿腭骨后缘切断腭腱膜。可视裂隙大小、需要松弛的程度决定切断或不切断鼻腔粘膜。
八、缝合
腭裂手术的缝合分三层进行。首先从前往后缝合鼻腔粘膜,再缝合软腭部肌层,最后从后向前缝合口腔侧的悬雍垂、软腭和硬腭粘骨膜。为使两侧创面充分接触,以保证良好的愈合,可采用褥式缝合与间断缝合交替进行的缝合法。
第三节 腭裂修复术
Cleft Palate Repair
唇裂修复同期犁骨瓣修复硬腭
Primary hard palate plasty with vomer flap
一、 历史与现状
唇裂修复同期犁骨瓣修复硬腭,Ⅱ期修复软腭的手术方法也是二期修复腭裂的手术方法中的一种,目的在于平衡腭裂患者术后的语音效果与面部生长发育的关系,力图最小程度干扰上颌骨生长发育的同时,在语音发育开始之前全部完成腭裂畸形的修复。
自19世纪后期,在欧洲便有颌面外科医生及整形医生应用犁骨瓣修复腭部裂隙,但首次详细描述应用犁骨瓣单层修复完全性单侧及双侧腭部裂隙的是一位名叫Hans Pichler(1926)的奥地利外科医生。他在文章中描述道,将蒂在颅底方向的犁骨粘骨膜瓣剥离后与对侧的腭裂隙边缘的创面以褥式缝合的方式连接在一起,以单层组织封闭前方的硬腭裂隙。在双侧腭裂,他与Vonbardeleben的前颌骨后推的方法相结合,应用双侧蒂在颅底方向的犁骨粘膜瓣封闭硬腭裂隙。
在上述方法应用于临床后,大部分学者认为,应用蒂在颅底方向上的犁骨瓣后,有大面积的创面暴露于口腔内,可产生术后瘢痕结蒂组织收缩 ,使其注意力转至如何覆盖犁骨瓣翻转后的创面及鼻中隔暴露的创面。1926年Andrew Campbell 设计了犁骨瓣双层关闭硬腭裂隙法。由蒂在腭侧的犁骨瓣与对侧蒂在鼻腔粘膜面的腭部粘骨膜瓣瓦式缝合,口腔面无创面暴露。其基本思想到目前仍被一些人应用在腭裂修复术中 。1931年Victor Veau将鼻中隔粘骨膜瓣关闭硬腭的鼻腔面同时用口腔粘骨膜瓣覆盖(早期的二瓣后退术),力图克服犁骨粘膜骨瓣单层关闭硬腭裂隙后的暴露创面造成的瘢痕收缩及腭瘘。在此之后,Stenstrom在1973年韩国召开的瑞典红十字会上报道了应用游离植皮术来覆盖犁骨瓣的裸露面的手术方法以后陆续报道了手术随访结果 。
在开始应用犁骨瓣修复硬腭的当时并不是从上颌的生长发育角度出发,而是为了减少术中出血、简化手术程序、减少手术死亡率、顺利关闭腭部裂隙 ,直到了本世纪中期,腭裂患者术后上颌生长发育问题逐渐被认识到以后,才开始注意并研究应用犁骨瓣封闭硬腭裂隙对生长发育可能带来的影响。尽管一些动物实验研究和临床的比较研究对是否继续应用犁骨瓣提出了疑问 ,但大部分的临床资料并未证明犁骨瓣的应用对颌面部生长发育影响的严重性 ,相反在1992年欧洲国际性的综合调查组(评价组)对欧洲6个唇腭裂中心的治疗情况及治疗效果进行的语音及生长发育方面的综合评价的文章中所得出的结论表明:二期腭裂修复手术早期犁骨瓣关闭硬腭裂隙可取得较好的综合治疗效果 。
关于将犁骨瓣关闭腭部裂隙作为分次腭裂修复术中的序列之一,以及修复时间及软腭修复时间方面的研究不多,Oslo唇腭裂治疗中心首先系统提出此手术方法的时间序列并发表了大量病例的长期随访结果。对于单侧完全性唇腭裂的患者,应用Millard方法修复唇裂,同期应用蒂在颅底方向的犁骨瓣单层关闭腭部裂隙,使完全性腭裂成为不完全软腭裂。手术时间为出生后3~6个月。在患儿18个月左右应用兰氏手术的方法关闭软腭裂隙,进行肌肉环的重建。长期随访其腭裂手术对患者的语音及面部生长发育方面综合评价后的结果表明:早期应用犁骨瓣修复硬腭的二期腭裂修复术仍是一种好的方法,其优点主要有:早期将鼻口腔分隔,避免使用腭托;鼻腔瘘发生率低;可得到较满意的牙弓形态,为混合牙列期的植骨奠定良好的基础 。有作者在应用此方法时将关闭软腭裂隙时间提前至语音开始发育前(出生9~12个月),并试用Furlow方法关闭软腭裂隙。
二、适应证
出生后3~6个月内,唇裂尚未修复者。单侧或双侧完全性唇腭裂。有条件并可接收唇腭裂序列治疗及可坚持治疗者。第Ⅰ期术后3个月,出生后9~12个月,可接受Ⅱ期手术修复软腭裂。
三、禁忌证
Ⅰ期手术不足3个月者,不宜进行Ⅱ期手术修复软腭裂隙。贫血,急、慢性肺部感染,或不适合全麻的患者。伴上颌骨生长发育障碍综合征的唇腭裂患者。唇裂已修复的唇腭裂患者。不能坚持唇腭裂序列治疗者。不宜与二瓣后推手术合并应用,特别是双侧唇腭裂的患者。
四、术前准备要点
面像及腭部模型记录,患者资料入数据库。全身麻醉气管插管术前准备。进行腭裂修复术前准备。需准备多功能腭裂开口器。
五、麻醉要点
麻醉程序及用药同其他全麻术,如应用多功能开口器则气管插管应选用U形管,并置于下唇中央,以便于术中的插管固位。
六、体位要点
Ⅰ期手术的唇裂修复:患儿仰卧位,患儿头后枕平面与手术台平面约呈15~20度,术者站立于患儿右侧。Ⅰ期手术关闭硬腭裂隙的体位应是患儿头后仰与手术台平面约呈50~60度角,术者站于患儿头上方。
七、切口要点
按犁骨形态形成三条边的长方形切口,其蒂在颅底方向。沿患侧硬腭裂隙边缘做切口,长度同犁骨瓣的长边。唇裂的手术切口按Millard术式设计,鼻底部分应与犁骨瓣前部切口作为整体设计。Ⅱ期软腭裂修复术的切口同兰氏术式(见兰氏修复方法)。
八、手术程序
常规面部消毒、铺巾。上多功能腭裂开口器。口内冲洗消毒。设计犁骨瓣切口及患侧裂隙缘切口,画线,局部注射局麻药。按犁骨瓣设计切口切开、剥离、形成犁骨瓣。按患侧裂隙缘设计切口切开、剥离,形成创面。将制备好的犁骨瓣以翻书的方式与患侧口腔粘骨膜创面对创面瓦式缝合。双侧唇腭裂的修复的程序同单侧,先完成一侧再完成另一侧。先行犁骨瓣修复硬腭后,再行唇裂修复术。Ⅱ期软腭裂修复术的手术程序见兰氏腭裂修复术。
九、手术技巧
(一)犁骨瓣切口的设计
后部的垂直切口长度取决于裂隙宽度,不宜太长,与水平切口角度不宜太大。水平切口的前端止点应视两上颌骨段的相对位置而定,水平切口应在口腔粘膜与犁骨瓣粘膜的交界处。前部的垂直切口长度及与水平切口的角度取决于前部裂隙的宽度。
(二) 犁骨瓣及裂隙缘粘膜的剥离
确保切透骨膜。尤其是切口的转弯处。用头部较小且较锐利的骨膜剥离器从水平切口开始剥离。用剥离犁骨瓣的同样器械剥离裂隙缘口腔粘膜,首先使剥离器接触裂隙骨缘,潜行分离裂隙缘口腔面粘骨膜,其深度不应超过5mm。
(三) 缝合
应用0/4带角针的可吸收线,如用丝线也不需拆线。褥式缝合方法,口腔粘膜面进针,口腔粘膜面出针。一般仅需3~4针褥式缝合即可,缝合线全部就位后再完成打结。
十、手术意外
1.气管插管脱出。
2.出血。
3.犁骨瓣宽度不够封闭裂隙。
十一、意外处理及预防
1.气管插管脱出的预防 因手术年龄小,口腔内操作空间小,如不加以特殊保护及注意,易发生气管插管脱出。其预防及处理见延迟修复硬腭的Ⅰ期软腭修复手术。
2.出血的预防 ①排除全身出血性疾病:检查术前各项化验指标并确认在正常范围。②手术前及术中用含有肾上腺素的局部麻醉剂注射有助于止血,特别适用于犁骨瓣切口渗血。③术中可采用压迫,电凝止血。④准确计算出血量,因为此术式的Ⅰ期及Ⅱ期手术均为小年龄患者,出血量的准确计算和及时补充非常重要。
3.犁骨瓣设计过小的预防 ①明确需要封闭的硬腭裂隙的宽度,长度,及两上颌骨段的相互位置关系。②准确辨认犁骨瓣粘膜与口腔粘膜的交界,因单侧完全性唇腭裂患者鼻中隔的畸形,鼻中隔的下三分之一偏向健侧,严重者几近与腭骨水平板成一平面。需仔细辩认。③如剥离后确认犁骨瓣过小而不能关闭硬腭裂隙时,应将犁骨瓣原位缝合,3个月后,应用其他术式进行修复。④术中操作轻柔,防止因操作因素损伤犁骨瓣后造成的犁骨瓣过小。
Langenbeck氏腭裂修复术
Langenbeck's palatoplasty
Langenbeck氏法为年代较久的腭裂修复术。由于这个方法是许多腭裂手术的基础,又因至今仍有颌面外科医师采用此法,故将其详细地叙述。
手术方法
1.松驰切口:在两侧腭侧,离牙槽嵴约1~2mm处,前至尖牙腭侧,后及上颌结节,再由上颌结节弯向后外,直到舌腭弓的外侧,用15号刀片先做一侧纵形切口,深达骨面。用腭裂剥离器,插入松驰切口的骨面上,自前向后剥离至裂隙边缘,使粘骨膜从骨面上完全掀起。出血时可用含肾上腺素的纱条填塞压迫止血。
2.凿断翼钩:用骨凿将翼钩截断,使在翼钩上面滑行的腭帆张肌失去其紧张软腭的能力,以便减少软腭在中线缝合的张力。
3.剖开裂隙边缘:沿裂隙的边缘各作一个纵行切口,将边缘的粘膜剖开。此切口在前方起于裂隙的前端,后方止于腭垂。在剖开腭垂时,注意不撕裂腭垂,否则易导致腭垂短小或缺损而影响术后语音效果。
4.剥离鼻腔侧粘骨膜:取直角骨膜剥离器,将骨膜剥离器插入硬腭鼻面与粘骨膜之间并前后移动。移至后鼻棘时剥离器须轻柔绕过它向外沿硬腭后缘剥离,直至两侧鼻腔面粘骨膜向中央拉拢,且无张力为止。
5.剪断腭腱膜:将鼻腔侧粘骨膜自骨面分离后,用一弯剪自裂隙切口插至硬腭的后缘,将该处的腭腱膜及鼻粘膜横行剪断,使软腭与硬腭完全分离。硬腭表面的粘骨膜即与软腭成为一个整块的软组织瓣,可以随意移至中线,并无张力。
6.缝合:用1号丝线先缝合硬软腭交界处的腭腱膜部的鼻粘膜,用反针缝合,线头留在鼻腔粘膜侧。缝合第一针后,以此线作为牵引,继续缝合鼻腔粘膜,直至缝合至腭垂顶端。同法缝合软腭的肌层,可用丝线或肠线缝合,不宜缝合过多。腭垂更应精确对位,避免因错位缝合而缩短。最后用1号丝线缝合软腭的口腔粘膜,要深及软腭的肌层,以加强两侧组织的密合。间断缝合硬腭部的粘骨膜,其间尚可辅以2~3针横向褥式缝合。
7.充填松驰切口:将裂隙分鼻腔和口腔粘膜缝合之后,可在两侧的松驰切口内,各填以碘仿纱条,以保证止血,并减少中线缝合处的张力。
Langenbeck手术的优缺点
Langenbeck氏法虽是一个较老的腭裂修复术,但其中有许多原则性操作,如进行松驰切口,形成粘骨膜瓣和凿断翼钩等,至今仍认为是正确的。修复腭裂的目的只是为了消除裂隙,则此法仍不失为最可靠和最能令人满意的修复方法。但由于今日对腭裂手术的要求,不仅要恢复腭部的解剖形态,还要恢复其生理功能,特别是语言功能,所以此法有下列缺点:
1.患腭两侧松驰切口延长至舌腭弓外侧,来自两侧的软腭血管、神经即都被切断。
2.软腭肌肉多借腭腱膜附着在硬腭的后缘。将腭腱膜剪断,则软腭的肌肉即失去附着。
3.软腭的鼻侧粘膜和腭腱膜被剪断后,软腭的鼻侧即有一个菱形创面。这个创面在瘢痕愈合后,常使软腭变短。
4.手术后的硬腭,在中线有一条带状瘢痕和一个骨性缺损,此处的瘢痕常使整个腭部的长度发生挛缩变短。
以上所述的1和2两个缺点可使修复后的软腭没有灵活的动度;3和4两个缺点可使修复后的整个腭部没有足够的长度。软腭没有灵活的动度和整个腭部没有足够的长度,常使软腭不能形成腭咽闭合,不能将口咽与鼻咽分开。结果手术后腭部虽然已经没有裂隙,但在吞咽时仍有少许食物窜至鼻腔,在言语时仍有一部分气流自鼻孔逸出,亦即吞咽和语言功能仍然没有得到很好的改善。
改良Langenbeck氏腭裂修复术
Modified Langenbeck's palatoplasty
一、历史与现状
兰氏腭修复术是以一位来自柏林的德国外科医生(Bernhard Rudolph Conrad Langen-beck)命名的。Von Langenbeck 在1861年发表的文章中首次清楚详细地描写了应用腭部粘骨膜瓣修复硬腭裂隙的方法。在此之前,修复腭裂则采用骨粘膜瓣或腭粘膜瓣的方法,创伤很大,腭粘膜瓣因血供问题常常坏死。造成手术失败。兰氏腭裂修复术的发明,大大提高了手术修复腭部裂隙的成功率。因此,Von Langenbeck的名字与腭裂修复手术紧密地联系在一起。
Von Langenbeck 在他的原始文章《应用硬腭粘骨膜瓣修复硬腭裂隙》描述了手术的5个步骤:1.切开裂隙边缘。2.分离腭部肌肉。3.侧方切口。4.剥离腭部粘骨膜瓣。5.缝合。至今,兰氏腭裂修复手术仍包括这5个基本步骤。兰氏腭裂修复手术与以往修复中的不同点为应用双蒂粘骨膜瓣(前部不断蒂);保留腭大神经血管束;同时剥离鼻中隔的裂隙缘,使腭瓣与之有接触 。兰氏腭裂修复法在一个多世纪的应用过程中,得到了逐步改良,如:裂隙鼻腔面的关闭、翼突钩的骨折、松驰切口的走行设计、软腭肌肉位置的重建等,使之成为今日改良兰氏修复术。时至今日,全球仍有一半以上的颌面外科医生应用改良Langenbeck氏腭裂修复术。
在本世纪初,腭裂畸形的术后语音效果及面部生长发育问题日益受到重视,提出了腭裂手术的目的是按正常解剖关闭裂隙,使发音正常,最小程度干扰上颌及牙槽嵴的畸形。随之而来的便是对兰氏手术方法的争论不休及新的腭裂手术方法的探索,许多学者从腭裂手术的目的研究分析及评价兰氏腭裂修复手术的语音效果及对面部生长发育的影响。
从理论上分析,兰氏腭裂修复术未将软腭在解剖形态上加以延长,这是与二瓣后退(Warllid-Veau腭裂修复法)不同之处,因此语音效果可能不及后者。在70年代有些研究结果也支持上述假说,但由于当时许多文章中的研究设计方法,研究样本,手术方法不同;许多其他可变因素未得到控制,如腭裂类型、裂隙的严重程度、相关的其他畸形、手术年龄、术者经验、评价时的年龄、听力情况、智力情况、以及评价语音及腭咽闭合的方法和标准,使之对文章结论的可靠性提出疑问。
近20年的大部分有关研究结果表明:腭裂术后的腭咽闭合状态以及语音效果与所采用的手术方法之间关系不明显,而与腭裂修复年龄以及手术技术关系密切。
在腭裂患者上颌骨生长发育方面,大多数学者认为:腭部的手术创伤和造成创伤的时间是导致上颌骨三维方向生长发育障碍的主要因素。如果手术创伤的一个因素,应该确定哪种手术类型对上颌骨的生长干扰最小。从理论上讲,兰氏腭裂手术与其他腭裂手术相比,对于硬腭前部及齿槽嵴解剖部位的分离最少,对血供干扰最小,组织创面暴露最少,因此对上颌骨生长发育阻碍最少。大部分的研究结果也证实了这一点。有研究指出:腭裂修复手术对上颌骨三维发育的影响程度不确定。虽然手术时间、手术类型有一定影响,但手术医生是很重要的。
近年来,一些学者为克服兰氏手术理论上的缺点,应用其基本原理,对其手术方法加以改良或与其他手术类型结合使用。Murison 对40例患者进行改良兰氏修复术,将松驰切口设计在腭大动脉的内侧,目的是最少地干扰上颌骨的生长发育,但应用此方法后的腭瘘发生率非常高。 Millard在修复U形硬软腭裂时将兰氏与二瓣后推结合,一侧粘骨膜瓣前方断蒂,目前末见到生长发育随访结果的报道;William 在兰氏手术时重点进行腭帆提肌的重建,在平均4岁时进行随诊,其腭咽闭合完全者达89%。
二、适应证
1.适用于各种类型的腭裂畸形。
2.出生后12个月以上的单侧及双侧完全性唇腭裂患者,一次性修复裂隙。
3.上颌生长发育结束后腭裂畸形尚未修复者(需同期行咽成形术)。
4.硬腭延迟修复二期腭裂修复手术中的第Ⅰ期软腭裂隙的修复以及第Ⅱ期的硬腭修复。
5.犁骨瓣修复硬腭二期腭裂修复手术中第Ⅱ期的软腭裂隙修复。
6.腭裂需与牙槽嵴裂植骨同期完成者。
三、禁忌证
1.各种原因不宜进行全身麻醉的患者。
2.出生后9个月以内的单侧或双侧完全性唇腭裂患者。
3.隐裂或先天性腭咽闭合不全者。
四、术前准备要点
1.术前面像及模型记录,病人资料入数据库。
2.全身麻醉气管插管术前准备。
3.如与其他手术同期完成,还应进行其他手术的术前准备。
五、麻醉要点
1.手术年龄广泛,麻醉的用药应按不同年龄段。
2.手术时间相对较短,但应按手术时长用药。
六、体位要点
病人仰卧位,其头后枕平面与手术台平面约呈50~60度角,必要时可将患者的肩垫起。术者站患儿头上方。
七、切口要点
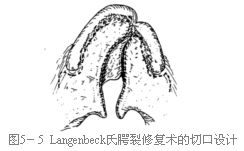
1.在硬腭部分的切口呈四条近平行线,两条裂隙剖开线,两条松驰切口线(图5-5)。
2.松驰切口的长度取决与腭裂类型及裂隙长度。
3.松驰切口后部应绕过上颌结节在翼下颌韧带外侧的颊粘膜沟内向后延长。
八、手术程序
1.常规面部消毒、铺巾。上开口器。
2.口腔内冲洗、消毒。
3.切口画线,局部麻醉剂注射。
4.沿两侧松驰切口画线切开,拨断翼钩,初步分离粘骨膜瓣。
5.剖开裂隙边缘,分离鼻腔粘膜,在完全性腭裂患者分离鼻中隔粘膜。
6.在裂隙侧分离腭侧粘骨膜瓣,剪断近裂隙侧的腭腱膜及肌肉与硬腭后缘的异常附着。
7.从松驰切口处进一步分离粘骨膜瓣,明视下松解腭大神经血管束,钝性剥离硬腭后缘外侧的腭腱膜与硬腭的连接。
8.从松驰切口进一步分离软腭肌肉复合体。
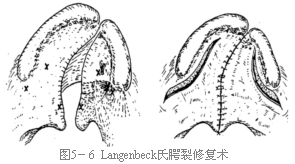
9.完整缝合鼻腔粘膜、肌层对位缝合、口腔粘膜间断褥式缝合(图5-6)。
10.一般情况下,两侧松驰切口暴露,在确定无活泼出血后,不需填塞。
九、手术技巧
1.手术开始前局部注射普鲁卡因—肾上腺素局部麻醉剂有助于减少出血,一般为六点麻醉。
2.松驰切口
(1)10号圆刀片,从上颌结节转弯处距牙龈缘至少5mm处开始向前,至双尖牙-尖牙区全层切开腭部粘骨膜瓣。
(2)在牙齿未萌出的年小患者,应距牙槽嵴顶10mm左右,刀片垂直骨面。 在通过松驰切口剥离粘骨膜瓣时注意剥离器的方向,勿伤及牙胚。
(3)11号尖刀片,继上颌结节端切口向后绕过上颌结节,在翼上颌韧带外侧,颊粘膜沟内向后,不超过翼上颌韧带中点。仅仅切开粘膜层(图5-28B)。
(4)在直视下进一步用尖刀片将上颌结节后部的纤维结缔组织划开,使组织瓣进一步游离。
3.翼钩骨折:此步骤对于裂隙两则软组织的减张非常重要,也是损伤较大易引起出血的步骤。
(1)通过上颌结节后方的切口,向内偏离约8~10mm,首先准确进入腭帆张肌翼内肌间隙,其间隙的外侧为翼内肌内侧为腭帆张肌的下降部分,上部为翼钩并置剥离器于翼构根部的外侧 。
(2)剥离器就位后,向内下方用力,即可将翼突钩骨折。届时可听到声音及有明显的感觉。
4.软腭肌肉与硬腭后缘异常附着的断离和正常位置的复位
(1)腭腱膜及软腭肌肉与硬腭后缘异常附着的断离从内侧裂隙缘切口及外侧松驰切口进行。在裂隙缘切口断离肌肉时,首先将口腔及鼻腔面粘骨膜与骨面剥离,并保护鼻腔粘膜 。
(2)在保持鼻腔粘膜完整的情况下弯组织剪剪断腭腱膜及肌肉与硬腭后缘的异常附着,完成上述步骤后可见软腭肌肉复合体明显后退有关使腭帆提肌在软腭的附着点在保持鼻腔粘膜完整的情况下后退,增加软腭的功能长度,同时鼻腔面不留创面或少留创面
(3)在肌肉缝合过程中,不需辨认个体肌肉,只要将软腭肌肉复合体保持在后退的位置上在中线相对缝合,即起到了肌肉环的重建作用又有延长软腭功能段的作用。
5. 粘骨膜瓣及软腭组织瓣的进一步减张松解
(1)腭大神经血管束的松解对于粘骨膜瓣的减张非常重要,通常引起张力的部位在腭大神经血管束周围与硬腭相连的致密结缔组织,小心地应用骨膜剥离器,在明视下由神经血管束的前后进行牵拉和松解 。
(2)软腭组织瓣的张力主要来源之一为外侧的腭帆张肌筋膜。用11号尖刀片通过上颌结节后方的松驰切口在肌肉表面的肌筋膜做浅行的横行切口,使裂隙两侧的软腭组织瓣得到进一步的松解 。
6. 缝合
(1)硬腭两层缝合,在大部分情况下,需要部分犁骨瓣关闭鼻腔面。鼻腔面的粘膜瓣张力大,脆弱,易撕裂,一般宜应用圆针,间断缝合,针间距不宜过小,距创口边缘不宜过远。硬腭口腔面的缝合可用角针,间断褥式为首选。
(2)软腭的三层缝合。应重视悬雍垂的成形,去掉悬雍垂多余的粘膜组织,粘膜下应有对位缝合。
十、手术意外
1.气管插管脱出。
2.出血。
3.腭大神经血管束损伤。
十一、意外的处理及预防
1.气管插管脱出或呼吸道意外,详见延迟修复硬腭的Ⅰ期软腭修复手术中相关部分。
2.腭大神经血管束损伤的处理和预防。
(1)腭大动脉损伤在兰氏手术中较其他腭裂手术多见,可由松驰切口位置偏内、过分牵拉或粗暴操作造成。腭大动脉损伤后,松驰切口呈搏动性出血,血的颜色为鲜红。但有时因术中的牵拉,血管收缩变细,即使腭大动脉断离也可无明显动脉出血征象。但可引起术后出血、组织瓣的坏死或术后裂开。
(2)如在术中发现腭大动脉损伤未断离,应压迫止血,不在万不得已时,不予结扎。如完全断离,其近心段极易收缩至翼上颌管而不能进行结扎止血。必要时应用填塞止血法或电凝法。腭大动脉损伤侧粘骨膜瓣的前端不能因任何理由断蒂。
(3)腭大动脉损伤的预防:首先熟悉解剖及体表标志,了解成人与儿童及幼儿的解剖方面的不同之处;松驰切口的设计合理,在明视下松解腭大神经血管束;及轻柔操作。
3.术中出血
(1) 术中出血可由全身因素引起,但大多数为局部因素如:损伤腭大动脉,损伤切牙孔动脉,粘骨膜瓣松驰切口创缘活泼出血(血管不收缩),断离翼钩时误入翼内肌造成肌肉渗血,或软腭肌肉渗血等。
(2) 一般性出血经压迫或堵塞数分钟后可停止,否则应进一步查找原因。并应用明胶海绵堵塞、粘骨膜瓣松驰切口侧缘活泼出血点可应用电凝法或缝扎。
(3) 认真记录出血量,必要时予以补充。
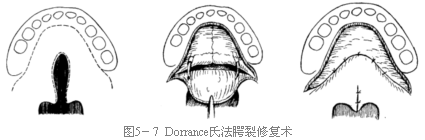
Dorrance氏腭裂修复术
Dorrance's palatoplasty(push-back operation)
Dorrance氏法(1925)又称单瓣法。其主要特点是将整个腭部,包括硬腭、软腭形成一个单瓣向后推移,借以增加腭部的长度。他自己称其为“后推手术”。典型的术式是分两期完成并植皮,手术间隔2~3个月。现在临床上多放弃了植皮,手术一期完成。此方法适用于不全腭裂。
一、切口设计及切开
自一侧上颌结节后外方沿腭侧龈缘1~2mm至对侧作弧形切口,越过中线时应距切牙孔5~10mm。然后以骨膜剥离器分离粘骨膜瓣,直达硬软腭交界处。
二、游离血管神经束及拨断翼突钩
显露两侧腭大孔及自孔内穿出的血管神经束,解剖约10~15mm。在侧切口的后端,上颌结节的内上方扪及翼钩的位置,用剥离器拨断或用骨凿凿断翼钩。
三、剖开裂隙边缘
用11#刀片由前向后直至悬雍垂尖端剖开裂隙边缘。
四、缝合
首先缝合鼻腔粘膜,再缝合软腭部肌层及口腔侧的悬雍垂、软腭和硬腭粘骨膜。最后将软腭后推,并将粘骨膜瓣的前缘缝合于腭骨后缘的残留腭腱膜的膜性组织上(图5-7)。
Wardill氏腭裂修复术
Wardill's palatoplasty
Wardill氏法(1933)亦称四瓣法,属V-Y缝合的改进。此术式也可使软腭后推。主要适用于完全腭裂。
一、切口设计及切开
用15#刀片在两侧腭粘膜上距腭侧龈缘约2mm切开,起于侧切牙或尖牙腭侧粘膜,止于上颌结节后方并微偏外侧,类似Langenbeck氏法切口。再用11#刀片沿裂隙的边缘作一个裂缘的切口并整齐的剖开软腭及悬雍垂。最后用15#刀片由硬腭的后缘斜行向前至第一双尖牙腭侧作一斜行切口。这样,腭部便形成了A、B、C、D四个粘骨膜瓣 。
二、剥离粘骨膜瓣
用骨膜剥离器插入切口中将四个粘骨膜瓣全层完整翻开 。
三、血管神经束的处理
经典的Wardill氏法是将双侧血管神经束结扎并剪断。目前临床上多将血管神经束松解游离。方法是翻转组织瓣,显露腭大孔,在腭大孔附近顺血管走行方向沿血管神经束两侧切开骨膜,用小弯止血钳或血管神经束分离器从一侧切口插入小心地沿血管神经束深面进行剥离,而后器械自另一侧切口穿出,如此将血管神经束解剖约10~15mm 。
四、拨断翼钩及剪断腭腱膜
在侧切口的后端,上颌结节的内上方扪及翼钩的位置,用剥离器拨断或用骨凿凿断翼钩。在硬软腭交界处,将粘骨膜瓣拉向外后侧,显露腭腱膜。以组织剪或刀片沿腭骨后缘切断腭腱膜。
五、缝合
先缝合鼻腔粘膜,再缝合肌层。口腔侧先将A、B两瓣对应缝合,并使其尖端嵌入C、D两瓣之间,再将C、D对应缝合。A、B瓣与C、D瓣之间作间断缝合 。
两大瓣腭裂修复术
Two-flap Palatoplasty
两大瓣腭裂修复术是目前临床应用较多的一种术式。其实这种术式是从Wardill氏法演变而来。两大瓣腭裂整复术适用于各种类型的腭裂,特别适用于完全腭裂和程度较严重的不全腭裂 。
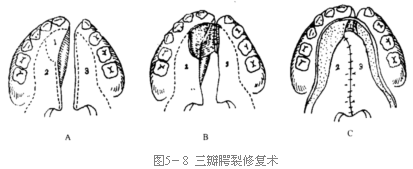
三瓣手术
Three-flap Platoplasty
适用于一侧完全性腭裂。
沿一侧前腭牙槽嵴缘设计1瓣,其宽度应达到对侧并能覆盖对侧裂隙缘。选用10号刀片切透1瓣牙槽缘的腭粘骨膜,插入骨膜分离器分离粘骨膜瓣直达裂隙边缘,检查是否在掀起翻瓣后能够覆盖对侧边缘,如若不够,则可继续向裂隙上缘犁骨面剥离,利用部分犁骨粘骨膜瓣以增宽粘骨膜瓣,切开对侧裂隙边缘粘骨膜约1~2mm,向鼻腔侧翻转,用1号丝线将1瓣的边缘与裂隙边缘作间断缝合,形成的粘膜面向鼻侧,创面向口腔侧的完整粘骨膜瓣。后面两瓣的手术操作与兰氏手术的基本操作相同,最后将瓣“2”和瓣“3”适当地向后推移,在中线分三层相对缝合(图5-8)。
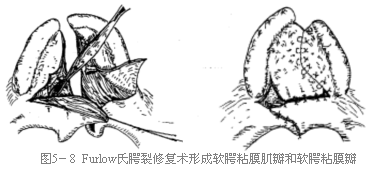
软腭反向双Z腭裂修复术(Furlow氏)法
Furlow's Palatoplasty
一、历史与现状
1978年,Furlow在美国召开的整形会议上提出了软腭反向双Z腭裂修复术。此手术既可以延长软腭,又可以恢复肌肉的走向。同时,在修复硬腭时通过硬腭裂隙边缘切口分离粘骨膜瓣,利用腭板的形态,当两侧粘骨膜瓣下降后,可以无张力缝合而避免了做松驰切口。1986年Furlow发表文章对此方法进行了详细的描述,并报告了22例手术的初步结果,包括语音效果评价,生长发育评价以及合并症等 。Peter Randall在同年也发表了应用Furlow法修复106例腭裂的文章,并提出了Furlow法的适应症 、优点及局限性。特别指出了鼻腔粘膜Z形侧臂虽然到达咽鼓管口的唇部,但对咽鼓管的功能无损害。
近20年的大量临床及研究工作证明了Furlow法通过肌肉环的重建以及反向双Z手术切口的设计确实可以延长软腭,但对一定类型的腭裂效果最好,包括对Ⅱ期延迟修复硬腭手术的Ⅰ期软腭修复术 ,对于应用Furlow方法修复硬腭的报道很少见,只有少数报道应用改良Furlow法修复腭裂 。更未见长期生长发育随访结果的报道。只有少量报道应用Furlow的硬腭修复方法进行延迟腭裂裂隙的关闭。
Furlow腭裂修复术有许多优点,如手术简单;延长软腭不破坏咽壁的功能;腭帆提肌复位、重叠有助于腭咽闭合;避免软腭中线的直线缝合 等。也有一些学者从解剖学角度及临床效果提出相反的看法 。Furlow腭裂修复法无疑在腭裂修复史上是一个伟大的进步,但其语音及上颌骨生长效果还待更长期追踪随访结果。
二、适应证
1.单纯软腭裂。
2.隐腭裂或腭裂术后腭咽闭合不全。
3.分期腭裂修复术中软腭裂隙关闭。
4.分期腭裂修复术中的延迟硬腭裂隙关闭。
三、禁忌证
1.腭裂裂隙最宽处超过1cm者。
2.由神经肌肉型软腭运动不良造成的腭咽闭合不全者。
3.综合征伴腭咽闭合不全者。
四、切口要点
1.在软腭的口腔面及鼻腔面粘膜分别形成反向的Z字形切口。
2.中央纵行切口为裂隙缘两侧 。
3.口腔面纵行切口的两端为镜像的水平切口,前端沿硬软腭交界处,后端起于悬雍垂根部与前端水平切口平行。
4.鼻腔面水平切口与口腔面为反向 。
五、手术程序
1. 面部常规消毒铺巾,上口腔开口器。
2. 口腔内冲洗、消毒。
3. 设计切口,画线,局部麻醉剂注射。
4. 做松驰切口(视情况而定)。
5. 推断翼钩。
6. 沿切口线剖开裂隙缘及口腔粘膜。
7. 解剖软腭肌肉,形成软腭粘膜肌瓣和软腭粘膜瓣(图5-8)。
8. 沿鼻腔面设计切口线切开,形成反向软腭鼻腔面粘膜瓣和粘膜肌瓣。
9. 将形成的三角瓣互换位置后分三层分别缝合。肌层形成重叠的提肌环。
九、手术技巧
1. 切口的设计
(1) 鼻腔Z成形的两个三角瓣与口腔Z成形的两个三角瓣定为反向。
(2) 一侧口腔面蒂在后的肌粘膜瓣的侧壁(水平切口)沿硬腭后缘,至翼突钩,与中轴的角度大约为60度。所形成的瓣包括一侧软腭表面的绝大部分。另一侧口腔面蒂在前的粘膜瓣,其侧臂从悬雍垂根部开始,向侧方,同对侧的侧臂平行。
(3) 鼻腔面的Z成形术的切口与口腔面反向。其蒂在后的瓣包含另一侧软腭肌肉。它的侧臂沿另一侧硬腭的边缘。但应距硬腭裂边缘2mm,便于缝合,鼻腔面三角瓣的侧臂应终止在咽鼓管开口的唇部。在另一侧软腭的鼻腔面做蒂在前的粘膜瓣。其侧壁也从悬雍垂的根部开始,向侧方,与对侧三角瓣的侧臂平行。
(4) 侧臂的切口的长度决定了三角瓣的大小及是否可以关闭鼻腔及口腔面裂隙。设计时一定要比例合适,切忌一侧长一侧短。
(5) 在腭裂的软腭裂隙缘部分,口腔粘膜及鼻腔粘膜的交界一般都很清楚,沿两侧粘膜交界线切开并向前延伸。切开硬腭裂隙边缘(如硬腭也受累)。
2.粘膜肌瓣及粘膜瓣的形成
(1) 含有腭部肌肉的瓣为粘膜肌瓣,其蒂要在后方。在口腔面,粘膜肌瓣可以设计在任意一侧,但由于肌粘膜瓣的制备是手术中的难点和关键点,对于右手操作的医生如果将肌粘膜瓣设计在左侧,将有利于操作,左手操作的医生则反之。
(2) 口腔面粘膜肌瓣及粘膜瓣形成:在做粘膜肌瓣的侧壁切口时,只切开粘膜表面。从裂隙缘开始分离肌肉。并逐渐加深粘膜肌瓣的中轴切口和侧臂切口,小心地将肌肉的尖端从硬腭后缘及鼻腔粘膜面剥离,避免鼻腔粘膜穿孔,可应用鼻腔弯剪刀帮助分离,并进一步加深裂隙缘的切口。侧臂切口加深后,瓣可以被掀起,并可以清楚地看见腭健膜,将其与硬腭后缘分离当腭腱膜完全与硬腭后缘断离后,将腭部肌肉与外侧的筋膜及下面的鼻腔粘膜剥离。在裂隙的另一侧,形成蒂在前的粘膜瓣,将软腭粘膜与下面的肌肉分离,仔细将蒂的基底从腭大孔周围游离。
(3) 鼻腔面粘膜肌瓣和粘膜瓣的形成:蒂在前的软腭粘膜瓣形成之后,其下方便是鼻腔面粘膜肌瓣,按上述方法做切口,并分离腭腱膜,将此瓣充分游离。
3.两侧松驰切口的改进
按原始Furlow方法,硬腭两侧不做松驰切口,但其适应症局限性很大,如附加松驰切口,可以扩大其应用范围。并可通过松驰切口拨断翼钩,进一步松解三角瓣,其设计和操作同兰氏手术。
4.缝合
首先将悬雍垂对位缝合,将鼻腔面两三角瓣换位后,将粘膜肌瓣的尖端定位。从三角瓣的尖端开始,封闭软腭鼻腔面。将口腔面Z瓣换位后缝合,其肌肉重叠,形成完整的肌肉环 。
鼻腔面的创面通常可以完全消除,而口腔面因Z的两侧臂往往需要延长,因此在口腔侧瓣的尖端很难完全严密缝合,其裸露创面术后很快愈合。关闭后的软腭缝合伤口形态为Z形 。
十、手术意外
1. 瓣设计过小,不能关闭伤口。
2. 出血。
3. 粘膜瓣撕裂。
十一、意外处理及预防
1. 正确设计三角瓣的形态及大小。
(1) 正确选择适应症,对宽于1cm的裂隙应慎重。
(2) 保证Z的侧臂长度相等,避免两瓣不等大。
(3) 充分减张,必要时加松驰切口。
(4) 加长侧臂的长度。
2. 出血
(1) 确认无全身出血性疾病,相关化验结果在正常范围。
(2) 局部注射含肾上腺素的局部麻醉药,可减少渗血。
(3) 避免粗暴操作。
(4) 避免腭大动脉的损伤,在此手术中,腭大动脉的损伤,除造成出血外,还可造成口腔粘膜瓣的坏死,因为蒂在前的口腔粘膜瓣主要血液供应来源于此。
第四节 咽成形术
Pharyngeal plasty
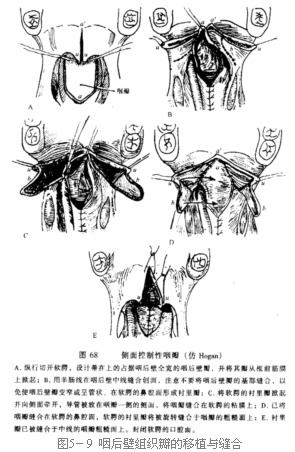
咽后壁组织瓣转移术
Posterior Pharyngeal Flap Operation
咽后壁组织瓣转移术是一个年代较久的手术。首先提出这种设想的是Passavant,方法是将软腭的悬雍垂与咽后壁缝合在一起。之后,Schoenborn和Trendelenberg在尸体和狗的咽腔对咽后壁组织瓣转移术进行了大量的研究。1876年,Schoenborn将实验结果应用到一个17岁的腭裂女患者,首获成功。20世纪20年代,腭裂外科专家Rosenthal将咽后壁组织瓣转移术大量地应用于临床,并很热心地将其推广,所以这一术式又称Rosenthal氏手术。30年代 Roselli提出了蒂在上的咽后壁组织瓣转移术。70年代Mc Coy和 Kapetansky分别提出蒂位于侧方的双蒂和单蒂咽后壁组织瓣转移术。因此,到目前为止,咽后壁组织瓣转移术包括了蒂在上、蒂在下和蒂在侧方的咽后壁组织瓣转移术。但目前临床上较多采用的是蒂在上的咽后壁组织瓣,以使软腭有上提作用及足够的活动度,从而有利于腭咽闭合,改善发音。
咽后壁组织瓣转移术适用于腭咽闭合不全,腭咽腔前后径过大,软腭过短,软腭活动度差而咽侧壁活动良好的病例。
一、咽后壁组织瓣的设计
组织瓣的大小以能与软腭中1/3相接触,张力不大且组织瓣创面能与软腭鼻腔侧瓦合缝合为宜。一般组织瓣长约4cm,宽约2cm,接近蒂部应宽些,以保证组织瓣之血供。瓣的厚度包括咽后壁粘膜、咽筋膜及咽上缩肌。
二、咽后壁组织瓣的形成及创面处理
在切开之前,用含肾上腺素的局麻药液于组织瓣下方的椎前筋膜浅面作浸润注射,以利组织瓣的剥离和止血。切口深达椎前筋膜浅面,即切透咽后壁粘膜、咽筋膜及咽上缩肌。用剥离器沿咽上缩肌与椎前筋膜之间进行剥离,形成咽后壁组织瓣。剥离创面两侧组织并将两侧组织向中线拉拢,缝合于椎前筋膜上。
三、咽后壁组织瓣的移植与缝合
若咽后壁组织瓣修复术与腭成形术同期进行,可将咽后壁组织瓣直接与软腭鼻腔侧创缘缝合。若咽后壁组织瓣修复术是单纯的二期手术,则需在软腭鼻腔侧粘膜上形成一个创面,将咽后壁组织瓣与软腭作瓦合缝合(图5-9)。
咽侧壁组织瓣转移术
Lateral Pharyngeal Flap Operation
咽侧壁组织瓣转移术开始于20世纪50年代,目的是缩小咽腔的横径,以形成腭咽闭合。该手术的特点是:①组织瓣的获取是在咽侧壁。②组织瓣除咽侧壁粘膜外,还包括部分咽上缩肌、咽鼓管肌及咽腭肌。③横向地缩小了鼻咽腔的下口。④切断了来自两侧的运动神经纤维,术后组织瓣无运动功能且容易发生纤维化和萎缩。
这里对Hynes(1950)的咽侧壁组织瓣转移术作一简要介绍。
1.在咽腔的两侧壁各形成一个咽侧粘膜肌肉瓣,瓣的蒂部在上方,相当于咽鼓管垫稍下的水平,瓣的长度相当于鼻咽腔的宽度。
2.在两瓣的蒂部之间,于咽后壁作一横行切口与两瓣纵切口相连,形成一横行创面。
3.将两个咽侧瓣分别旋转90o,移植到咽后壁的横行创面处。先将两个咽侧壁相对缝合,再将它们与咽后壁缝合。
4.最后将咽侧瓣的供区创面行直线缝合。
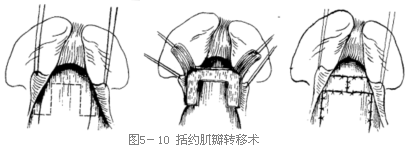
括约肌瓣转移术
Palatopharyngeal Flap Operation
1977年,由美国人Jackson和Silverton提出。此术式适用于腭咽腔横径过大,咽侧壁活动较弱而软腭活动度良好的病例。术式主要是咽腭粘膜肌肉瓣的移植。
1. 咽腭粘膜肌肉瓣的形成 沿咽腭弓前后缘作平行切口。上端平扁桃体窝上方,深度达咽上缩肌平面。用组织剪平舌根水平横行剪断粘膜和咽腭肌,沿咽上缩肌平面将咽腭粘膜肌肉瓣整体分离,形成蒂在上的复合组织瓣。
2. 咽腭粘膜肌肉瓣受植创的形成 在咽后壁作一横行切口,切口与咽腭弓后缘切口相连,深达椎前筋膜浅面,形成组织瓣的受植创。
3.括约肌瓣的转移 咽后壁切口稍作分离后,将两侧咽腭粘膜肌肉瓣向中线旋转,其后缘与咽后壁切口上缘缝合,其前缘与咽后壁切口下缘缝合。最后将两咽腭粘膜肌肉瓣端端对位缝合(图5-10)。
第五节 腭部瘘孔的修复
Repair of Palatal Fistula
腭裂修复后在硬腭中最常见的缺损是瘘孔。瘘孔可位于牙槽嵴的前部或后部。常发生在完全性腭裂的腭裂修复术之后,因为牙槽嵴没有进行一期修复而残留一个裂隙——即瘘孔。
真正的瘘孔是感染和在口腔与鼻腔二层之间血肿形成,修复后的过度张力、瓣的坏死、口腔不适当地附着于鼻腔层和前部缝合不良所引起。
一、瘘孔的分类及手术原则
在一期腭裂修复几周之后通常出现一个小而明显的瘘孔,瘘孔也可由牙正畸扩弓所致。影响说话或液体和食物颗粒通过鼻腔溢出的大缺损应早期封闭,当瘘孔小而对功能无明显影响时,瘘孔的封闭可延期进行。牙槽弓前的口鼻瘘(oronasal fistulas)通常在唇裂二期修复时或牙槽裂植骨术时修复。局部血供通常足够以允许局部组织安全转位以代替存在的瘢痕组织。在裸露区的硬腭粘骨膜可迅速地再生,腭缺损不需远位瓣便可使缺损得到成功地修复。
在口腔和鼻腔或口腔和上颌窦之间的缺损应分两层封闭。从裂隙的边缘形成组织瓣,然后经翻转形成鼻腔的底,再从一侧颊部或牙龈形成瓣经旋转以封闭口腔。多数患者通过这种手术之后可以减少液体和食物从鼻腔溢出。
(一) 牙槽嵴前瘘孔或牙槽嵴腭瘘孔(anterior or alveolar palatal fistula)
口鼻瘘或牙槽嵴前瘘孔通常在行二期唇矫正或牙槽嵴裂植骨时修复。口鼻瘘使食物反流入鼻腔,由慢性刺激导致鼻腔内结痂和口鼻空气溢出而形成重度鼻音。大的瘘孔引起言语问题。
当行牙槽嵴瘘孔封闭时,应行牙槽嵴缺损区植骨术。在牙槽区和腭前大的瘘孔可以通过骨移植后用粘骨膜或粘膜瓣覆盖得以修复。自体松质骨移植放在两层软组织之间既充填了死腔,又可以预防血肿形成并为软组织修复提供了稳固性。
对鼻唇和口鼻瘘,可绕瘘孔周围作切口形成瓣封闭鼻腔。从腭部掀起一或二个粘骨膜瓣向瘘孔靠拢以封闭瘘孔。大或延伸至龈颊沟的瘘孔要用龈瓣来封闭 。对于大的缺损,尤其是双侧缺损,为了获得良好的封闭,通常采用颊瓣修复。牙槽嵴裂和两瓣之间的间隙用自体松质骨移植充填。在颊沟基部缝合颊瓣的蒂部时尤其应细心,否则会导致颊沟变浅。如果可能的话,也可应用牙龈瓣 。对于大的瘘孔,只有使用颊瓣才能提供封闭瘘孔所足够的软组织。
(二) 腭后部的瘘孔(posterior palatal fistula)
位于牙槽嵴之后的腭瘘孔可从2mm到10mm不等,以往封闭手术失败者尚可见相当多的粘骨膜瘢痕。多数病例可使用局部腭瓣(local palatal flaps)来封闭瘘孔。罕见的病例可应用远位瓣。瘘孔较大,以前曾行封闭手术而失败的患者,也可不行手术治疗,仅需做赝复体以封闭瘘孔即可。
二、封闭技术
当设计粘骨膜瓣修复瘘孔时,组织瓣必须大于缺损区,覆盖缺损的组织瓣要有足够的活动度而无张力。粘骨膜瓣一般稍硬,尤其是多次手术形成瘢痕时,转移会有一定的困难,缝合必须良好。腭瓣转移后遗留的任何缺损可很快愈合。
对于窄而呈线性的前部瘘孔,沿瘘孔的近中线边缘侧做切口,掀起该瓣且缝合以形成鼻腔的底,在未裂侧形成粘骨膜瓣并将其掀起并旋转以获得口腔的封闭 。当缺损呈纵形时,使用改良的兰氏两瓣法提供良好的口腔封闭 。
硬腭的侧面缺损可在缺损侧边缘上形成翻转瓣做衬里 ,沿未受影响侧牙槽突掀起粘骨膜瓣覆盖,此时必须保留来自腭大孔的血管以保证瓣的血液供应。靠近牙列附近的切口的这些瓣可能会限制患者恒牙列的发育。假如可能的话,所有的瓣均应该来自于中线以避免侵犯牙槽嵴。圆形瘘孔可在瘘孔的一侧掀起一个半圆形的瓣来封闭。绕瘘孔剩余的鼻腔侧粘膜缝合以提供鼻腔层,从对侧转移一个瓣做口腔覆盖层 。
硬腭前部的大瘘孔可由双侧腭裂修复中前颌骨粘膜瓣与两侧腭粘骨膜瓣缝合不良或四瓣修复腭裂中前瓣的破裂和缺失所致。这种缺损的两层缝合可使用龈颊沟瓣作鼻腔衬里,该瓣沿鼻底通过骨膜下隧道转位使它的粗糙面向上缝合 ,用Veau氏粘骨膜瓣封闭口腔侧。通常是使用来自瘘孔边缘的标准双侧瓣形成鼻腔层,使用牙龈瓣或颊瓣和Veau氏瓣封闭口腔层。
用舌瓣修复腭的大缺损最早由Guerrero-Santos和Altamirano(1966)描述。
舌瓣修复适应于曾经行手术封闭瘘孔失败,腭部有较多瘢痕组织和永久性的、大的腭部缺损的患者,也适应青少年患者。但只有其他方法不可用时才应用此法。用瘘孔周围粘骨膜瓣翻转缝合做鼻腔衬里,从舌背掀起一个蒂在前、有适当大小的舌瓣,掀起粘膜瓣时应带些肌层组织以保证血运。将瓣缝入裂隙的边缘之后,绕牙作几针缝合以作固定舌运动之用,加颌间固定以保证瓣附着的安全性。如果以前行咽成形术,可能会有呼吸问题存在,对这些患者可留置插管1~2天。2周后,将舌瓣断蒂并修整。蒂在后的舌瓣可用于修复后瘘孔。
第六节 腭咽闭合不全的治疗
Management of Velopharyngeal Incompletence
一、解剖和功能考虑
腭部是腭咽闭合的一部分,腭裂是影响腭咽闭合和发音异常的原因之一。近代的观点把腭咽闭合的功能看作为整个声道功能的一个部分。腭咽闭合的好坏是由参与组成腭咽括约肌的各部分来决定的。任何在腭咽括约肌上行手术的目的都是为正常发音提供一个装置。
“腭咽闭合不全(velopharyngeal incompletence)”是患者不能完全关闭腭咽括约肌时的诊断术语。括约肌位于口腔与鼻腔之间,而使说话者把口腔与鼻腔分开,关闭时腭帆拉紧并上抬与咽后壁相贴,同时,咽后壁和侧壁也向腭帆方向运动以帮助关闭。当人准备说话时,腭帆部分被上抬而在语言开始前进入准备的位置。当发音开始时,移到关闭的位置。当发鼻音[m]、[n]时,括约肌保持开放,在发非鼻音时也不总是完全关闭,例如元音。关闭括约肌的能力对发辅音时将气体压缩在收缩位置后是必要的,尤其是暴破音如[p]、[t]和[k]和磨擦音[f]、[θ]和[s]有足够的力量释放。一般来说,括约肌的轻度开放基本上不产生过鼻音(hypernasality),然而,要发出一个丰厚而有力量、清楚而准确的辅音,括约肌关闭的能力是基本的。在了解正常的功能之后就能有效地分析不正常的情况。
腭帆的抬高和拉紧伴有括约肌完全或不完全的关闭在清晰的元音发音中起着重要的作用。咽腔的大小和形状,括约肌开放的程度、咽前柱和软腭不同的张力程度,对元音腭咽括约肌和声道表现有重要作用。
Estill(1986)和其他学者已提示腭咽括约肌的准确关闭保证声带活动的有效性。腭咽括约肌的紧密关闭使咽部的负压产生,这种负压起着“后压(back compression)”的作用,帮助和维持声带的紧密关闭。这保证声带的边缘互相接触而有足够的气流压力,帮助产生一个清晰、强的音。
腭咽括约肌在语音的产生中起着基本的作用,如果空气通过开放的腭咽括约肌进入鼻腔,辅音缺乏精确度和清澈,甚至可能被扭曲,也可伴鼻息音或由咽或喉音所取代。发音者可能出现代偿的习惯,使音道过分的紧张,增加呼吸气流以替代清澈的发音,这是不适当的发音行为,将进一步损坏语言的清澈和质量。
二、腭咽闭合不全的原因
导致腭咽闭合不全而产生过鼻音或鼻腔气体逃逸的主要原因有以下几种:
(一) 原发性肌肉不足(idiopathic insufficiency of the musculatuer)
在有原发性肌肉不足的患者,即使括约肌的各部分都活动,也不可能在口腔内建立起足够有效的正气压。在口腔检查中,无显而易见的异常表现体征,患者常常诉说他们的亲戚或朋友感觉他的声音乏力和语音含糊不清。在仔细检查时,可发现过鼻音或鼻腔空气逃逸的现象。鼻内窥镜(nasendoscopy)和同步侧向X线荧光透视检查可以发现括约肌轻度关闭不全。腭帆靠近咽后壁处有一个裂隙,不是一个孔眼。一侧或另一侧没有足够的活动,表现为单侧或双侧可见一个裂隙。这些患者不需外科治疗,只需接受语音治疗便可解决问题。
(二)先天性腭功能不全(congenital palatal insufficiency)
先天性腭功能不全是腭帆短到不能横行向后贴近咽后壁,这具有不同的术语,如软腭过短(short soft palate)、先天性短腭(congenital short palate)和区域性生长发育障碍(regional growth and development disturbances),相反,咽与腭帆的大小相比之下是太大,被称为先天性大咽(congenital large pharynx)。在这些病人中,括约肌的各组成部分均参与活动,但是不均称的。
(三)粘膜下腭裂(submucous cleft palate)
虽然粘膜是完整的,但软腭的肌肉在中线不联合。当腭部上抬时,可见裂隙的两段被牵引分开,形成一个中央分叉或透明的区域,患者说话伴有轻度、中度或重度的过鼻音。粘膜下腭裂有各种描述,但大多数学者同意粘膜下腭裂具有分成两瓣的腭垂,在硬腭有骨性切迹和腭部肌肉的分离。然而,过鼻音的患者也可完全没有粘膜下裂的特征,Kaplan(1975年)报告为隐性粘膜下腭裂(occult submucous cleft palate)。这种隐性裂在口腔检查中可没有粘膜下裂的证据存在,但这种裂的肌肉附着与粘膜下腭裂相同。继后,Croft等对20个患者使用鼻咽纤维镜帮助诊断粘膜下腭裂,在腭部鼻腔面肌性悬维垂发育不全,在腭闭合时中央部分可见一V形压迹或凹陷,在口腔腭帆面的检查或触诊上不容易发现这种肌肉的缺乏。
(四)伴随腭裂修复后(following repair of cleft palate)
腭咽闭合不全症可因腭咽闭合的各部分运动异常所致。外科的主要目的是使患者说话时有腭咽闭合的腭长度和肌肉的分布。鼻内窥镜检查发现,腭裂修复后的说话者腭帆短而不能到达咽后壁,另一些患者有满意的软腭上提和延伸,但咽后壁和咽侧壁没有足够的运动,在关闭时留下一个空隙,另一些患者括约肌的各部分几乎同等运动,但中央部有一个在形状上圆形的空隙。外科手术后腭部短被归于原发性腭部组织不足,而不是外科手术延长不够。
(五)咽瓣或咽成形术后(after pharyngeal flap of pharyngoplasty)
一个病人可因瓣的宽度不足仍有腭咽闭合不全或过鼻音,例如在一侧空气逃逸,如果咽瓣窄到在说话时侧部仍保持开放,就需外科手术矫治这种困难的问题;假若这个瓣在咽部太低,在咽侧壁关闭点之下,这将形成两个隧道,使空气从鼻腔逃逸。
(六) 扁桃体摘除术后(after adenoidectomy)
病人可能出现腭咽闭合不全。在行摘除术之前,软腭可在收缩时达咽后壁的淋巴组织垫,但术后就不能与咽后壁靠近了。Greene(1964)认为由扁桃体组织的缺乏而致腭部的运动差,可在术后3个月逐渐消除。Calnal(1971)认为对这组病人的语言治疗无效,他推荐在咽后壁内行软骨移植来恢复正常的语音功能。扁桃腺摘除后的过鼻音可在6个月到1年之内逐渐消除,假如超过1年仍有过鼻音,就必须行外科治疗。
(七) 增大的扁桃体(enlarged tonsiles)
增大的扁桃体也被认为是腭咽闭合不全的一个原因。当扁桃体增大在口咽部限制通气道时,说话者可能有不同程度的过鼻音。在这种情况下,他们尽量使舌向前来努力增大气道。当极度肿大时,扁桃体可使腭咽弓的重量增加,使得括约肌的关闭困难,在这种情况下,他们就抑制腭部的上抬。增大的扁桃体可以干扰喉音进入口腔。这种声阻抗导致声能转移进鼻咽和鼻腔,增加了可觉察的过鼻音。在这方面,增大的扁桃体在发音中可能有一个有害的作用,但对其确切作用,尤其是在腭咽闭合不全方面,还不甚清楚。
(八) 面中部前移后(after midface advancement)
腭咽闭合不全可能发生在以前已行腭裂修复和已经证实有鼻空气逃逸和过鼻音的人,面部前移使括约肌前移,使得以后不能完全关闭。面部前移的病人,括约肌因外科手术受到暂时的干扰,如Le Fort Ⅲ 截骨术。然而,颅骨缝早闭的病人,在行Le Fort Ⅲ 前移截骨术后一般不发生腭咽闭合不全的危险。
(九) 神经源性(neurogenic)腭咽闭合不全
神经源性关闭不全、运动失调和语言疲乏,包括半面短小(hemifacial microsomia)、周围神经炎(peripheral neuritis)、重症肌无力(myasthesia gravis)、核病变(nuclear lesions)、延髓灰质炎(bulbar poliomyelitis)和核上麻痹(supranuclear paresis)。这些通常是先天性和以脑瘫痪儿童为代表。上下运动神经元病变导致构语障碍,可能包括腭咽括约肌。腭咽闭合不全是强直性、松驰性或混合性构语障碍病人语言干扰的重点部分,腭咽括约肌的运动对吞咽通常有影响。对构语障碍的腭咽关闭不全的估计和处理需要外科医师和语言病理学家之间合作细仔分析。
(十) 语言时腭咽括约肌运动缺乏(lack of velopharyngeal sphincter movement for speech)
一些儿童存在腭咽关闭不全。在鼻内窥镜检查中,见括约肌不运动,在吞咽时,括约肌表现是正常的。这个问题需要进一步调查和研究,因为,咽成形术不能消除他们的过鼻音语言。同样,治疗处理被发现是无效的。这种情况知道甚少,为了治疗这种病变,可使用宽的、蒂在上的咽瓣治疗。
二、外科历史
外科矫正腭咽闭合不全不是新方法,在16世纪,Pierre Franco( 1561年)证明了腭裂与语言不全的关系,在19世纪中,使用改良的外科手术进行一期腭裂修复。
腭咽闭合不全的二期矫治手术包括:腭延长术(palatal lengthening procedures)、咽瓣(pharyngeal flaps)、用软组织和植入体行咽后壁增高(augmentation of the posterior pharyngeal wall with soft tissue or implants)、括约肌重建(sphincter reconstruction)和矫治阻塞器(prosthetic obturators)。
(一) 腭延长术(palatal lengthening procedures)
前部封闭的腭后推术由Suersen(1869)报告;Veau和Ruppe(1922)介绍了使用腭大神经血管束为粘骨膜瓣的血供的瓣来封闭硬腭的技术;Wardill和Kilner(1937)对这些手术进行了改良;最近,有些学者主张把腭后推术与腭帆内腭成形术联合起来应用。
这些手术新方法的出现,大大促进了软腭后推和延长术的进程。有人主张把腭延长术用来修复一期腭裂修复失败的患者以获得足够的软腭长度(图5-84)。
(二) 咽瓣(pharyngeal flaps)
Passavant(1865)首先介绍了咽后壁瓣(posterior pharyngeal flap)。这种手术使软腭与咽后壁之间连接起来,咽后壁被附于腭部。Schonborn(1876)使用了一个蒂在下的咽后壁瓣,其他作者继后也报告了这种技术。Bardenheuer(1892)首次提出了蒂在上的咽后壁瓣,这种技术以后被许多学者所使用。
(三)咽后壁增高(augmentation of posterior pharyngeal wall)
用增高咽后壁矫正腭咽闭合不全的第一个手术由Passavant(1862)描述。Gersuny(1900)和Echstein(1904)在咽后壁内注射了石蜡使之向前移。Perthes(1912)和Hill(1960)植入软骨;Hall(1925)在咽后壁植入筋膜;Blockman(1963)使用硅胶作为咽后壁植入体,但这些植入体和移动使他们不能达到预想的效果。
(四)腭咽括约肌的重建(reconstruction of velopharyngeal sphincter)
Browne(1935)企图在解剖上重建腭咽括约肌,绕派氏垫水平的整个口鼻部分做收缩性缝合。Mc Cutcheon(1954)解剖了咽壁和由两侧向中线转瓣。Braithwaite(1968)报告了从翼内肌起点解剖使更向下内。Hynes(1950)转移了侧咽鼓管咽肌,将其反折形成瓣(图5-85)。有学者使用鼻内窥镜观察发现,当在瓣中保持有咽侧肌肉时,就可看到有效的功能。Orticochea(1968,1983)提倡使用咽侧肌粘膜瓣形成一个小的咽后壁瓣重建肌性括约肌。Jackson和Silventon(1977)建议用改良的方法重建收缩的括约肌为咽峡部提供动态和静态的阻抗。这种技术有待于与咽瓣技术进行比较并估计它的长期效果。
(五)治疗方法(choice of surgery)
随着客观、定量、术前术后资料的增加,决定常规治疗已成为可能,尤其是通过鼻内窥镜和与同步侧向X线萤光镜检查的直接观察获得的信息为适当地选择外科手术提供了依据。
腭咽闭合缺陷的范围可包括:
1.在腭咽闭合中,有满意的腭上抬和咽侧壁运动,但在中央区仍有一个小的或大的缺陷。
2.腭及咽侧壁的活动弱,有腭咽闭合时,中央可见一横的裂隙样缺陷。在这种闭合中,可见咽后壁嵴的存在。
3.在腭咽闭合中,咽侧壁运动满意,腭部运动差。
4.在腭咽闭合中,一侧腭部上抬比另一侧差,形成不对称的裂隙或一侧咽侧壁活动比另一侧差,形成不对称的运动。
5.构成腭咽闭合的各部分均不运动。
临床医师通过使用现代的仪器设备对腭咽闭合不全畸形进行观察,根据观察得到的客观资料来设计恰当的治疗。
很显然,对构成腭咽闭合的各部分功能均良好,但腭咽闭合时仍见有小缺损者,可采用多种方法进行治疗。这种小缺损可使用咽后壁植入体或一个小的、蒂在上的咽后壁瓣治疗。在这些病例中,鼻内窥镜观察到了腭上部中央区肌肉不足,对这种情况,可采用腭部腭提肌的后推进行治疗。Pigott曾主张使用软腭口腔侧局部粘膜肌瓣转移入腭中线背面的肌性腭垂区以使中央区增大。
对构成腭咽闭合的各组成部分均无功能的病例,形势是极为困难的,有些外科医师使用矫治器,而另一些医师选用大的咽瓣,但有学者认为,使用目前可用的方法来治疗这种状态,效果均不理想。
对一侧腭部不能上抬或一侧不对称咽侧壁运动的不对称缺陷(the asymmetric defects),可用一个分开的、蒂在上的咽瓣或单侧咽括约肌成形术(nuilateral sphincter pharyngoplasty)治疗。
假如腭部上抬不够,而咽侧壁运动良好,这种情况在理论上最理想的是使用蒂在上的咽瓣。有人认为,只要咽侧壁运动、关闭功能良好,而腭部肌肉轻度发育不全并不会使腭部的重要功能全部丧失。
虽然括约肌的每个部分的功能程度有着极大的可变性,但有学者证明最常见的问题是腭部功能正常而咽侧壁的运动较弱。咽侧壁的活动越不明显,蒂在上的咽瓣的效果就越差。腭部因受到瓣的牵制而限制咽侧壁的运动,因而出现不完全性阻塞。克服这种状态的努力是增加腭后推术达咽后壁处或将咽瓣做得比较的宽。但是,随之而来的是鼻咽阻塞甚至出现睡眠呼吸暂停(sleep apnea),所以,有学者认为行咽括约肌成形术可能是最为实用、有效的方法。
(六) 手术方法(operative technique)
在行手术前,先用鼻内窥镜和同步侧向X线荧光镜检查观察缺损的类型,然后设计适应于缺损的矫正手术。
手术在口腔气管内插管下进行。用适合的开口器打开口腔,暴露腭部和口咽部。外科医师坐在手术台的头侧。使用头灯以增加光源。
在2%的利多卡因中加入1:8万的肾上腺素液,将加上肾上腺素的利多卡因液注射于腭中线区,在咽后壁区也注射少量的含肾上腺素溶液。
在中线切开软腭达硬腭后缘,横向切开鼻腔侧衬里,由肌层下掀起鼻腔侧瓣。在咽后壁设计一个板样瓣,瓣的宽度视缺损而定。例如在伴有单侧括约肌缺损的单侧颅面短小畸形,在缺损侧设计咽后壁瓣。
由切口在椎前筋膜上向头部分离掀起粘膜肌肉瓣。要注意不要损伤瓣的蒂部,因为在腺体区粘膜可被分开。
被掀起的咽瓣与硬腭后缘留下的鼻腔面边缘相缝合。用3-0或4-0的羊肠线在中间缝1针,然后在中间加针缝合。使用较细的丝线将软腭背面形成的鼻衬里瓣(nasal lining flaps)缝合于咽瓣的创面上,如果咽瓣较窄的话,咽瓣上的创面可以被完全覆盖,较少有创面余留,遗留的创面可自行愈合。软腭用4-0的羊肠线分两层关闭 。
对伴有严重腭咽括约肌发育不良的病人,可把蒂在上的咽瓣与腭后推术结合起来应用。
术后处理包括苏醒和拔管处理。术后12小时内静脉内给予安苄青霉素;12小时后进清水。继后给软食3周。术后3个月后进行腭咽闭合的功能评价。
主要参考文献
1. 傅豫川,李祖兵,东耀竣,等. 功能性腭成形术:HFBB植入调整软腭落差的初步报告.口腔医学纵横,1990;6:167
2. 傅豫川,汪传铎,黄洪章. 唇腭裂序列治疗的研究与进展. 武汉:湖北科学技术出版社,1996:80~88
3. 李金荣.口腔颌面外科颌面整形外科手术图谱.武汉:湖北科学技术出版社,1999:340~356
4. Andrew Campbell Johannesburg., The closure of congenital clefts of the hard palate. Brit J.Surg.13:715.1926
5. Black, PW. Bilateral cleft lip. Symposium on cleft lip and cleft palate. Clin Plast Surg, 1985; 12:627
6. C.A. Squier,T, Wada, S, Ghoneim and C.R. Kremenak., A histological and ultrastructural study of wound healing after vomer resection in the beagle dog. Archs Oral Biol.30 (11/12):833-841.1985
7. Converse JM, McCarthy JG, Littler JW. Reconstructive plastic surgery. 2ed. Vol.4. Philadelphia: WB. Saunders Co, 1977:2205~2212
8. D. Ralph Millard., Nasal and labial flaps for alveolar and hard palate closure. In Cleft Graft: The evolu-tion of its surgery, Volume III: Alueolar and palatal deformities. First edition P249.Littl Brown.1980
10. Furlow LT, Jr. Cleft palate repair by double opposing Z-plasty. Plast Reconstr Surg,1986;78:724
11. Gunnar Jonsson, Sten Stenstrom and Birgit Thilander., The use of a vomer flap covered with an autoge-sion up to the age of five .Scand J Plast Reconstr Surg. 14:13-21.1980
12. Gunvor Semb., A study of facial growth in patients with unilateral cleft lip and palate treated by the Oslo CLP Team. Cleft Palate-Craniofacial Journal. 28(1):22-39.1991
13. Gunvor Semb., A study of facial growth in patients with unilateral cleft lip and palate treated by the Oslo CLP Team. Cleft Palate-Craniofacial Journal. 28(1):1-21.1991
14. Hans Friede and Bengt Johanson.. A follov-up study of cleft children treated with vomer flap as part of a three-stage soft tissue srugical procedure. Scand J plast Reconstr Surg.11:45-57.1977
15. Hans Friede and Jan Lilja., Dentofacial morphology in adolescent of early adullt patients with cleft lip and palate after a treatment regimen that included vomer flap surgery and pushback palatal repair. Scand J Plast Recon-str hand Surg.28:113-121.1994
16. Hans Friede, Hans Enemark, Gunvor semb, Gunnar Paulin, Frank Abyholm, Stig Bolund, Jan Lilja and Leif Ostrup., Craniofacial and occlusal characteristics in unilateral cleft lip and palate patients from four scandi-navian centres. Scand J Plast Reconstr Hand Surg .25:269-276.1991
17. Hans Friede, Marie Moller, Jan Lilja, Claes Llateitzen and Bengt Johanson., Facial morphology and occlusion at the stage of early mixed dentition in cleft lip and palate patients treated with delayed closure of the hard palate. Scan J Plast reconstr Surg.21:65-71.1987
18. Harold D. Clavin, Joh Q. Owsley ,JR.,A lining Vomer flap for palate pushback in unilateral cleft palate repair.Cleft Aalate Journal.15:31-33.1978
19. Jean Delaire, David Precious., Avoidance of the use of vomerine mucosa in primaty surgical management of velopalatine clefts. Oral Surg Oral Medicien Oral Pathology 60(6):589-597.1985
20. Kazimierz Kobus., Extended vomer flaps in cleft palate repair: A preliminary report. Plastic and Recon-structive Surgery.73:895-903.1984
21. Kurt W, Butow and Emil W. Steinhauser, Follow-up investigation of palatal closure by means of a one-layer craniallly-based vomer-flap. Int. J Oral Surg.13:396-400.1984
22. Kurt W, Butow, Fred J. Jacobs., Intravelar veloplasty: surgical modification according to anatom-ical defect. Int. J Oral Maxillofac Surg.20(5):296-300. 1991
23. Kurt W, Butow, Caudally-based single–layer septum-vomer flap fot cleft palate closure. J Cranio-Max-Fac Surg.15:10-13.1987
24. M. Mazaheri, A. E. Athanasiou ,R. E. Long JR and O.G. Kolokitha., Evaluation of maxillary dental arch form in unilateral clefts of lip ,alveolus, and palate from one month to four yeats. Cleft Palate-Cran-iofacial Journal.30(1):90-93.1993
25. Marsh, JL. Current therapy in plastic and reconstructive surgery. Toronto & philadelphia: BC. Decker Inc, 1989:189~196
26. McCarthy JG, May JW, Littler JW. Plastic surgery. Vol,4. philadelphia: W.B. saunders Co. 1990:2627~2770
27. Mustarde JC. JacKson IT. Plast surgery in infancy and childhood. 3ed. Edinburgh: Churchill Livingstone, 1988: 1~40
28. Smith HW. The atlas of cleft lip and cleft palate surgery. New York: Grune & Stuatton, 1983:200~204
29. William C. Shaw, Catherine Asher-McDade,Mike Mars, Kirsten Molsted.j Biete Prahl-Andersen and Gunvor Semb., A six-center intemational study of treatment outcome in patients with clefts of the lip and palate:part5.General discussion and conclusions. Cleft Palate Craniofac J.29(5):413-418.1992